
El 85% de los cuidadores familiares son mujeres que se
dedican de forma exclusiva y única a atender a los más de dos millones
de personas dependientes que hay en España.
La media de edad de estas mujeres cuidadoras se sitúa alrededor
de los 60 años.
La mujer es mucho más cuidadora y protectora por naturaleza y mucho más fuerte que el hombre Ha manifestado que esto se debe a que, en cuestión de género, "la mujer es mucho más cuidadora y protectora por naturaleza y mucho más fuerte que el hombre", que se rinde antes, señala un informe de Sociedad Española de Geriatría y Gerontología (SEGG). Además, señala que los hombres tienen una salud más débil que las mujeres, por lo que enferman y caen en situación de dependencia antes que ellas.
"Fundamentalmente las cuidadoras familiares son hijas y cónyuges", añade. En España más de 2.300.000 personas mayores viven con algún grado de dependencia y requieren el cuidado de otra persona.
Estas personas dependientes se pueden englobar en tres grandes grupos: aquellas que tienen enfermedades degenerativas, como el alzhéimer; las que presentan grandes insuficiencias cardíacas y respiratorias muy avanzadas, y las que han sufrido un problema vascular agudo que les ha dejado secuelas, como el ictus. Cada vez van a ser más porque vivimos más años, pero a costa de vivir los últimos años en situación de dependencia, detalla este informe.
La mujer es mucho más cuidadora y protectora por naturaleza y mucho más fuerte que el hombre Ha manifestado que esto se debe a que, en cuestión de género, "la mujer es mucho más cuidadora y protectora por naturaleza y mucho más fuerte que el hombre", que se rinde antes, señala un informe de Sociedad Española de Geriatría y Gerontología (SEGG). Además, señala que los hombres tienen una salud más débil que las mujeres, por lo que enferman y caen en situación de dependencia antes que ellas.
"Fundamentalmente las cuidadoras familiares son hijas y cónyuges", añade. En España más de 2.300.000 personas mayores viven con algún grado de dependencia y requieren el cuidado de otra persona.
Estas personas dependientes se pueden englobar en tres grandes grupos: aquellas que tienen enfermedades degenerativas, como el alzhéimer; las que presentan grandes insuficiencias cardíacas y respiratorias muy avanzadas, y las que han sufrido un problema vascular agudo que les ha dejado secuelas, como el ictus. Cada vez van a ser más porque vivimos más años, pero a costa de vivir los últimos años en situación de dependencia, detalla este informe.

Estreñimiento
¿QUÉ ES?
El término estreñimiento más que una enfermedad en sí hace referencia a la apreciación de cada individuo sobre su hábito intestinal. Dado el amplio margen de hábitos intestinales normales, resulta muy difícil definir el estreñimiento con exactitud. En la práctica se utiliza como criterio más objetivo la frecuencia de la defecación, considerándose estreñido al individuo que realiza menos de tres deposiciones semanales. Sin embargo, este criterio no es suficiente por sí mismo, ya que muchos pacientes con estreñimiento refieren una frecuencia normal pero con otras molestias subjetivas, como un esfuerzo excesivo, heces muy duras o una sensación de evacuación incompleta.
CAUSAS
La causa más frecuente de estreñimiento hoy en día es lo que se llama estreñimiento crónico simple y se debe fundamentalmente a factores dietéticos, siendo su causa principal una falta de fibra en la dieta. Otras veces el estreñimiento está relacionado con diferentes enfermedades que padece la persona y es un síntoma frecuente en pacientes con diabetes y enfermedades del tiroides. También pueden producir estreñimiento algunos medicamentos que se utilizan para tratar el dolor, la depresión y algunas enfermedades del corazón. Lo más importante es el estreñimiento de reciente aparición, sobre todo cuando se asocia a dolor, sangre en la deposición o pérdida de peso, ya que la causa puede ser un tumor en el intestino.
Causas fisiológicas
Dada la cantidad de circunstancias que pueden estar relacionadas con la aparición del estreñimiento, debe ser el médico, después de conocer los hábitos dietéticos, la toma de fármacos y la existencia de otras enfermedades, quien determine qué estudios son necesarios hacer. En el caso de que parezca que la causa más probable puede ser un tumor, hay que estudiar el intestino por dentro. Para ello se utiliza un colonoscopio, que consiste en un tubo con una cámara incorporada que permite ver las paredes del intestino y descubrir la presencia de tumores u otras lesiones.
TRATAMIENTOS
El tratamiento del estreñimiento depende fundamentalmente de la causa que lo produce. La mayoría de las veces será suficiente con añadir fibra a la dieta. Si se relaciona con la toma de fármacos, y estos se pueden cambiar por otros, será aconsejable hacerlo. En otras ocasiones puede ser necesario recurrir a la cirugía.
OTROS DATOS
El estreñimiento representa un motivo de consulta muy frecuente. Cualquier persona a cualquier edad puede presentar temporadas de estreñimiento, sobre todo coincidiendo con cambios de dieta o viajes. Las personas de edad avanzada o con poca actividad presentan este trastorno con más frecuencia.
¿QUÉ ES?
El término estreñimiento más que una enfermedad en sí hace referencia a la apreciación de cada individuo sobre su hábito intestinal. Dado el amplio margen de hábitos intestinales normales, resulta muy difícil definir el estreñimiento con exactitud. En la práctica se utiliza como criterio más objetivo la frecuencia de la defecación, considerándose estreñido al individuo que realiza menos de tres deposiciones semanales. Sin embargo, este criterio no es suficiente por sí mismo, ya que muchos pacientes con estreñimiento refieren una frecuencia normal pero con otras molestias subjetivas, como un esfuerzo excesivo, heces muy duras o una sensación de evacuación incompleta.
CAUSAS
La causa más frecuente de estreñimiento hoy en día es lo que se llama estreñimiento crónico simple y se debe fundamentalmente a factores dietéticos, siendo su causa principal una falta de fibra en la dieta. Otras veces el estreñimiento está relacionado con diferentes enfermedades que padece la persona y es un síntoma frecuente en pacientes con diabetes y enfermedades del tiroides. También pueden producir estreñimiento algunos medicamentos que se utilizan para tratar el dolor, la depresión y algunas enfermedades del corazón. Lo más importante es el estreñimiento de reciente aparición, sobre todo cuando se asocia a dolor, sangre en la deposición o pérdida de peso, ya que la causa puede ser un tumor en el intestino.
Causas fisiológicas
-
Hipomotilidad
intestinal: los músculos del intestino no tienen fuerza suficiente
como para realizar las contracciones necesarias para expulsar las
heces.
-
Hipermotilidad
intestinal: aparecen espasmos o contracciones involuntarias en una
parte del intestino que retienen las heces, impidiendo una correcta
evacuación.
-
Problemas
rectales: los músculos del recto no producen el reflejo suficiente
para una defecación normal o bien hay lesiones locales que provocan
dolor.
-
Debilidad
de los músculos de la pared abdominal: no hay presión suficiente
para evacuar.
-
Obstrucción
mecánica del colon o del recto: cuando hay lesiones intrínsecas o
extrínsecas del intestino grueso o del ano.
-
Estreñimiento
pasajero: surge de forma temporal por una causa externa relacionada
con un cambio de dieta, de ritmo de vida, vacaciones, estrés, falta
de ejercicio, toma de un medicamento… Cuando desaparece esta
causa, se retoma el ritmo normal.
-
Estreñimiento
crónico o habitual: se produce durante largos periodos de tiempo.
Hay que establecer un diagnóstico para descartar una enfermedad en
su origen y adoptar hábitos saludables que restablezcan el ritmo
normal de la defecación.
Dada la cantidad de circunstancias que pueden estar relacionadas con la aparición del estreñimiento, debe ser el médico, después de conocer los hábitos dietéticos, la toma de fármacos y la existencia de otras enfermedades, quien determine qué estudios son necesarios hacer. En el caso de que parezca que la causa más probable puede ser un tumor, hay que estudiar el intestino por dentro. Para ello se utiliza un colonoscopio, que consiste en un tubo con una cámara incorporada que permite ver las paredes del intestino y descubrir la presencia de tumores u otras lesiones.
TRATAMIENTOS
El tratamiento del estreñimiento depende fundamentalmente de la causa que lo produce. La mayoría de las veces será suficiente con añadir fibra a la dieta. Si se relaciona con la toma de fármacos, y estos se pueden cambiar por otros, será aconsejable hacerlo. En otras ocasiones puede ser necesario recurrir a la cirugía.
OTROS DATOS
El estreñimiento representa un motivo de consulta muy frecuente. Cualquier persona a cualquier edad puede presentar temporadas de estreñimiento, sobre todo coincidiendo con cambios de dieta o viajes. Las personas de edad avanzada o con poca actividad presentan este trastorno con más frecuencia.
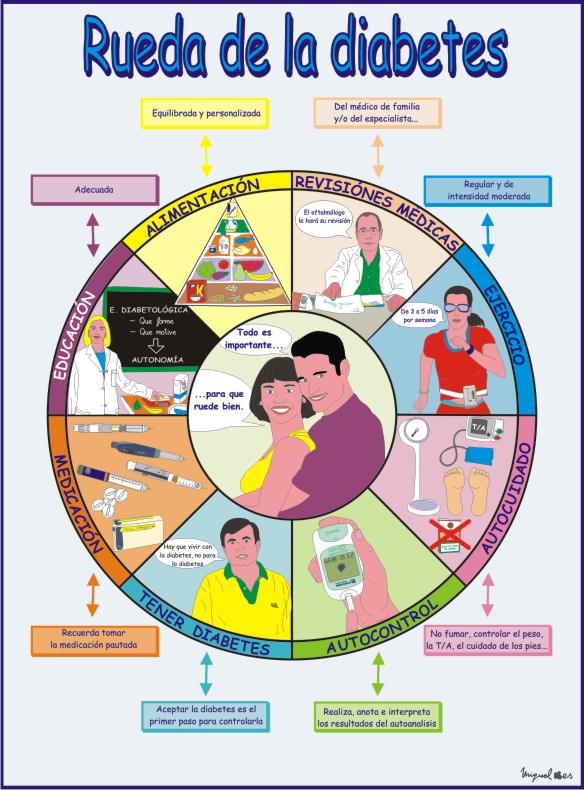
Diabetes
¿QUÉ ES?
La diabetes es una enfermedad crónica que aparece debido a que el páncreas no fabrica la cantidad de insulina que el cuerpo humano necesita, o bien la fabrica de una calidad inferior. La insulina, una hormona producida por el páncreas, es la principal sustancia responsable del mantenimiento de los valores adecuados de azúcar en sangre. Permite que la glucosa sea transportada al interior de las células, de modo que éstas produzcan energía o almacenen la glucosa hasta que su utilización sea necesaria. Cuando falla, origina un aumento excesivo del azúcar que contiene la sangre (hiperglucemia). De hecho, el nombre científico de la enfermedad es diabetes mellitus, que significa "miel".
CAUSAS
La diabetes afecta al 6% de la población. Las posibilidades de contraerla aumentan a medida que una persona se hace mayor, de modo que por encima de los setenta años la padece alrededor del 15% de las personas. Es esencial educar a los pacientes para que controlen su diabetes de forma adecuada, ya que puede acarrear otras enfermedades tanto o más importantes que la propia diabetes: enfermedades cardiovasculares, neurológicas,retinopatía (afección ocular que puede conducir a la ceguera) o nefropatía (enfermedad del riñón). El momento de aparición de la enfermedad, así como las causas y síntomas que presentan los pacientes, dependen del tipo de diabetes de que se trate.
Entre los principales síntomas de la diabetes se incluyen:
Para la diabetes tipo 1 no existe ningún método eficaz por el momento. En cambio, está comprobado que la de tipo 2, que es la que aparece con más frecuencia, al estar relacionada con la obesidad se puede tratar de evitar en gran medida adoptando unos hábitos de vida saludables:
¿QUÉ ES?
La diabetes es una enfermedad crónica que aparece debido a que el páncreas no fabrica la cantidad de insulina que el cuerpo humano necesita, o bien la fabrica de una calidad inferior. La insulina, una hormona producida por el páncreas, es la principal sustancia responsable del mantenimiento de los valores adecuados de azúcar en sangre. Permite que la glucosa sea transportada al interior de las células, de modo que éstas produzcan energía o almacenen la glucosa hasta que su utilización sea necesaria. Cuando falla, origina un aumento excesivo del azúcar que contiene la sangre (hiperglucemia). De hecho, el nombre científico de la enfermedad es diabetes mellitus, que significa "miel".
CAUSAS
La diabetes afecta al 6% de la población. Las posibilidades de contraerla aumentan a medida que una persona se hace mayor, de modo que por encima de los setenta años la padece alrededor del 15% de las personas. Es esencial educar a los pacientes para que controlen su diabetes de forma adecuada, ya que puede acarrear otras enfermedades tanto o más importantes que la propia diabetes: enfermedades cardiovasculares, neurológicas,retinopatía (afección ocular que puede conducir a la ceguera) o nefropatía (enfermedad del riñón). El momento de aparición de la enfermedad, así como las causas y síntomas que presentan los pacientes, dependen del tipo de diabetes de que se trate.
-
Diabetes
tipo 1.
Las edades más frecuentes en las que aparece son la infancia, la
adolescencia y los primeros años de la vida adulta. Acostumbra a
presentarse de forma brusca, y muchas veces independientemente de
que existan antecedentes familiares. Se debe a la destrucción
progresiva de las células del páncreas, que son las que producen
insulina. Ésta tiene que administrarse artificialmente desde el
principio de la enfermedad. Sus síntomas particulares son el
aumento de la necesidad de beber y de la cantidad de orina, la
sensación de cansancio y la pérdida de peso.
-
Diabetes
tipo 2.
Se presenta generalmente en edades más avanzadas y es unas diez
veces mas frecuente que la anterior. Por regla general, se da la
circunstancia de que también la sufren o la han sufrido otras
personas de la familia. Se origina debido a una producción de
insulina escasa, junto con el aprovechamiento insuficiente de dicha
sustancia por parte de la célula. Según qué defecto de los dos
predomine, al paciente se le habrá de tratar con pastillas
antidiabéticas o con insulina (o con una combinación de ambas). No
acostumbra a presentar ningún tipo de molestia ni síntoma
específico, por lo que puede pasar desapercibida para la persona
afectada durante mucho tiempo.
-
Diabetes
gestacional. Se
considera una diabetes ocasional. Se puede controlar igual que los
otros tipos de diabetes. Durante el embarazo la insulina aumenta
para incrementar las reservas de energía. A veces, este aumento no
se produce y puede originar una diabetes por embarazo. Tampoco tiene
síntomas y la detección se realiza casi siempre tras el análisis
rutinario a que se someten todas las embarazadas a partir de las 24
semanas de gestación.
Entre los principales síntomas de la diabetes se incluyen:
-
Frecuencia
en orinar (fenómeno de la "cama mojada" en los niños).
-
Hambre
inusual.
-
Sed
excesiva.
-
Debilidad
y cansancio.
-
Pérdida
de peso.
-
Irritabilidad
y cambios de ánimo.
-
Sensación
de malestar en el estómago y vómitos.
-
Infecciones
frecuentes.
-
Vista
nublada.
-
Cortaduras
y rasguños que no se curan, o que se curan muy lentamente.
-
Picazón
o entumecimiento en las manos o los pies.
-
Infecciones
recurrentes en la piel, la encía o la vejiga.
-
Además
se encuentran elevados niveles de azúcar en la sangre y en la orina
Para la diabetes tipo 1 no existe ningún método eficaz por el momento. En cambio, está comprobado que la de tipo 2, que es la que aparece con más frecuencia, al estar relacionada con la obesidad se puede tratar de evitar en gran medida adoptando unos hábitos de vida saludables:
-
Evitando
el sobrepeso y la obesidad.
-
Realizando
ejercicio físico de forma regular. - Abandonando el tabaco y las
bebidas alcohólicas.
-
Siguiendo
una dieta alimentaria sana. Para prevenir las hipoglucemias, los
diabéticos deben tener en cuenta lo siguiente:
-
Ajustar
las dosis de los medicamentos a sus necesidades reales.
-
Mantener
un horario de comidas regular en la medida de lo posible;
-
Tomar
cantidades moderadas de hidratos de carbono antes de realizar
ejercicios extraordinarios;
-
Llevar
siempre azúcar consigo. En cuanto aparezcan los primeros signos de
hipoglucemia, hay que tomar azúcar (2 o 3 terrones), galletas (de 3
a 5 unidades) o beber un vaso (150 ml) de alguna bebida que contenga
hidratos de carbono de absorción rápida (zumos de frutas, cola,
etc.). Los síntomas suelen pasar en 5 o 10 minutos. Si la
hipoglucemia es grave o la persona pierde la conciencia, es
necesario inyectarle una ampolla de glucagón por vía subcutánea
(igual que la insulina) o intramuscular (en la nalga). El glucagón
moviliza las reservas de glucosa del organismo y hace efecto en unos
10 minutos. Si no hay recuperación, el afectado debe recibir
asistencia médica inmediata.
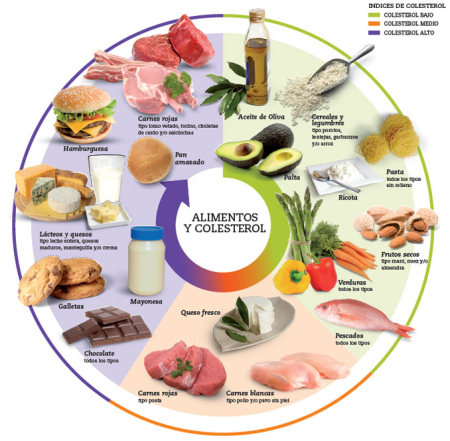
Hipercolesterolemia
¿QUÉ ES?
La hipercolesterolemia consiste en la presencia de colesterol en sangre por encima de los niveles considerados normales. Este aumento, que se asocia a problemas coronarios, depende de la dieta, el sexo, el estilo de vida y la síntesis endógena. De esta manera, en la concentración de colesterol en sangre intervienen factores hereditarios y dietéticos, junto a otros relacionados con la actividad física.
CAUSAS
Entre los factores que influyen en el incremento del nivel de colesterol se encuentran:
El volumen de colesterol circulante depende de su absorción intestinal, la síntesis endógena, la captación tisular, el estado del metabolismo lipoproteico y la excreción biliar. En definitiva, el nivel de colesterol dependerá de los alimentos ingeridos y la capacidad de absorción de los receptores específicos. Asimismo, se pueden distinguir dos tipos de hipercolesterolemia:
Existen numerosos trastornos que pueden ocasionar hipercolesterolemias graves, si bien su desarrollo se debe normalmente a factores genéticos. Dentro de las formas más importantes de colesterolemia se encuentran la hipercolesterolemia familiar, la hipercolesterolemia poligénica grave, y la hipercolesterolemia familiar combinada.
Hipercolesterolemia familiar: Consiste en un trastorno grave ocasionado por una serie de mutaciones en el gen receptor de las lipoproteínas de baja densidad que transportan el colesterol. Afecta a una de cada 500 personas y los expertos estiman que más de un millón de españoles sufren hipercolesterolemia familiar, aunque el 70 por ciento de ellos no están diagnosticados ni en tratamiento. Existen formas heterocigóticas y homocigóticas de la enfermedad. En la forma heterocigótica el enfermo sólo tiene la mitad del número normal de receptores LDL y puede detectarse en neonatos.
En estos casos el nivel de colesterol se sitúa entre los 300 y 500 miligramos por decilitro (mg/dl). La consecuencia de este trastorno es el desarrollo de enfermedad coronaria precoz, que en los hombres aparece entre la cuarta y quinta década de vida, y en las mujeres se manifiesta una década más tarde. Según los últimos estudios, el 75 por ciento de los hombres con hipercolesterolemia familiar que no han sido tratados tendrán uninfarto antes de los 60 años, y las mujeres antes de los 70. Además de la dieta, esta forma de hipercolesterolemia requiere tratamiento farmacológico.
La mayor parte de los enfermos responden a una monoterapia con resinas, ácido nicotínico o estatinas, aunque en los casos graves es necesario dos o incluso las tres sustancias de forma combinada. En la forma homocigótica se da una ausencia casi total de la superficie celular que eliminan las LDL. Se da en uno de cada millón de habitantes y los afectados tienen una concentración de colesterol que oscila entre los 700 y los 1.200 mg/dl. Provoca arterosclerosis precoz grave, que puede manifestarse en las primeras décadas de vida. La escasa actividad de los receptores provoca que sean resistentes a las dietas y los fármacos destinados a reducir los niveles de colesterol. Para tratar este trastorno se utiliza probucol, aunque también se ha recurrido al trasplante hepático para proporcionar los receptores LDL que faltan. Este tratamiento reduce el colesterol LDL y aumenta la respuesta a los fármacos hipocolesterolemiantes. Sin embargo, requiere un estrecho control del órgano trasplantado, para lo que se necesita una inmunosupresión continuada.
Hipercolesterolemia poligénica grave: Se caracteriza por un nivel elevado de colesterol-LDL causado por factores genéticos y ambientales. Está asociada a un mayor riesgo de enfermedades cardiovasculares y cerca del siete por ciento de los familiares de primer grado de pacientes con una hipercolesterolemia poligénica presentan concentraciones importantes de colesterol LDL. El nivel suele ser superior a 220 mg/dl. El tratamiento se basa en la administración de resinas, ácido nicotínico y estatinas. Generalmente no es necesaria la administración combinada de las tres sustancias.
Hiperlipemia familiar combinada: En este trastorno los afectados presentan niveles muy elevados de colesterol o de triglicéridos. Se desconoce si la causa se encuentra en uno o varios factores genéticos y no existen rasgos clínicos que permitan diagnosticarla. El colesterol total se sitúa entre los 250 y 350 mg/dl, mientras que los triglicéridos sufren importantes variaciones. El tratamiento consiste en una reducción de peso y de la ingesta de grasas saturadas y colesterol. Para controlar los niveles altos de triglicéridos puede administrarse ácido nicotínico.
DIAGNÓSTICOS
Tras realizar la exploración física y establecer el nivel de colesterol en sangre se deben determinar los factores que influyen en su aumento, como la dieta, la administración de algún fármaco, o la presencia de alguna enfermedad, y los factores genéticos y de riesgo que favorecen el desarrollo de enfermedades coronarias asociadas a la hipercolesterolemia. La hipercolesterolemia secundaria también puede detectarse mediante análisis de orina, midiendo la concentración sérica de tirotropina, glucosa y fosfatasa alcalina.
TRATAMIENTOS
Generalmente todas las personas que sufren hipercolesterolemia deben realizar un tratamiento dietético para reducir el nivel de colesterol LDL, aumentar su actividad física y eliminar los factores de riesgo que puedan favorecer el desarrollo de patologías asociadas. El tratamiento farmacológico se reserva para los pacientes que tienen un riesgo muy elevado de padecer enfermedades cardiovasculares, formas graves de hipercolesterolemia, dislipemias secundarias graves o que no han respondido al tratamiento dietético. Una vez establecido el tratamiento hay que realizar controles periódicos de la concentración de colesterol en sangre.
Tratamiento dietético
Su principal objetivo es evaluar los hábitos alimenticios del paciente y establecer una dieta individualizada en cuyo cumplimiento deben implicarse seriamente no sólo el paciente sino también los médicos y la familia del afectado. De esta manera se intenta alcanzar el máximo cumplimiento del tratamiento. Una vez identificados los alimentos con alto contenido en grasas saturadas y colesterol que ingiere habitualmente el enfermo, se evalúan otros factores de riesgo modificables que puedan asociar la hipercolesterolemia con otras patologías.
En la dieta, ha de tenerse en cuenta que las calorías procedentes de las grasas no deben superar el 30 por ciento del total de la dieta. Se recomienda que las grasas no superen el 30 por ciento del total de la dieta, que aproximadamente el 10 por ciento de las calorías procedan de las grasas saturadas, otro 10 por ciento de las poliinsaturadas y un 10 por ciento de las monoinsaturadas. En todo caso el colesterol debe ser inferior a 300 mg diarios.
Existen tres factores que influyen especialmente en el aumento de colesterol: ácidos grasos saturados o grasas saturadas, ingesta elevada de colesterol y desequilibrio entre el consumo de calorías y el gasto energético.La dieta debe ser pobre en grasas saturadas y colesterol, rica en ácidos grasos monoinsaturados, fibra vegetal e hidratos de carbono. Generalmente la dieta reduce en un 30 por ciento la ingesta de grasas, sustituyendo el consumo de grasas saturadas por el de insaturadas. Asimismo, deben controlarse otros factores como el sobrepeso o la diabetes.
Tratamiento farmacológico
Las sustancias más utilizadas para reducir la concentración de colesterol en sangre son las resinas, el ácido nicotínico y las estatinas. Asimismo, pueden utilizarse derivados del ácido líbrico, probucol o la terapia hormonal sustitutiva con estrógenos.
Vacuna
De momento no existe una vacuna que pueda frenar la concentración de colesterol y, en consecuencia, la formación de placas arterioescleróticas. Numerosas investigaciones intentan estimular la producción de anticuerpos naturales específicos contra el colesterol, consiguiendo de esta manera una inmunización anticolesterol. Sin embargo, la mayor parte de los especialistas se muestran escépticos.
¿QUÉ ES?
La hipercolesterolemia consiste en la presencia de colesterol en sangre por encima de los niveles considerados normales. Este aumento, que se asocia a problemas coronarios, depende de la dieta, el sexo, el estilo de vida y la síntesis endógena. De esta manera, en la concentración de colesterol en sangre intervienen factores hereditarios y dietéticos, junto a otros relacionados con la actividad física.
CAUSAS
Entre los factores que influyen en el incremento del nivel de colesterol se encuentran:
-
Dietas
inadecuadas:
La ingesta abusiva de grasas animales o alcohol ocasiona que el
organismo consuma primero otros tipos de nutrientes favoreciendo que
el colesterol no se degrade y se acumule en las arterias.
-
Enfermedades
hepáticas, endocrinas y renales y
la administración de ciertas sustancias aumentan la síntesis de la
lipoproteína LDL, que transporta el colesterol perjudicial para el
organismo.
-
Hipercolesterolemia
familiar:
Se trata de una enfermedad hereditaria ocasionada por un defecto
genético que impide que el colesterol LDL sea degradado, con lo que
los niveles de colesterol aumentan progresivamente. En estos casos
es frecuente la mortalidad temprana por infarto de miocardio o el
engrosamiento de las arterias causado por la arterosclerosis.
El volumen de colesterol circulante depende de su absorción intestinal, la síntesis endógena, la captación tisular, el estado del metabolismo lipoproteico y la excreción biliar. En definitiva, el nivel de colesterol dependerá de los alimentos ingeridos y la capacidad de absorción de los receptores específicos. Asimismo, se pueden distinguir dos tipos de hipercolesterolemia:
-
Primaria:
derivada de problemas en los sistemas transportadores del colesterol
y factores genéticos. En este tipo de hipercolesterolemia se
enmarcan las dislipidemias.
-
Secundaria:
el aumento de colesterol se asocia a ciertas enfermedades hepáticas
(hepatitis, colostasis y cirrosis), endocrinas (diabetes
mellitus,
hipotiroidismo y anorexia nerviosa)
y renales (síndrome nefrótico o insuficiencia renal crónica).
Además, existen algunas sustancias que pueden aumentar los niveles
de colesterol LDL (colesterol de baja densidad conocido como
‘colesterol malo’) favoreciendo el desarrollo de
hipercolesterolemia, como los esteroides anabolizantes, los
progestágenos, los betabloqueantes y algunas sustancias
hipertensivas.
Existen numerosos trastornos que pueden ocasionar hipercolesterolemias graves, si bien su desarrollo se debe normalmente a factores genéticos. Dentro de las formas más importantes de colesterolemia se encuentran la hipercolesterolemia familiar, la hipercolesterolemia poligénica grave, y la hipercolesterolemia familiar combinada.
Hipercolesterolemia familiar: Consiste en un trastorno grave ocasionado por una serie de mutaciones en el gen receptor de las lipoproteínas de baja densidad que transportan el colesterol. Afecta a una de cada 500 personas y los expertos estiman que más de un millón de españoles sufren hipercolesterolemia familiar, aunque el 70 por ciento de ellos no están diagnosticados ni en tratamiento. Existen formas heterocigóticas y homocigóticas de la enfermedad. En la forma heterocigótica el enfermo sólo tiene la mitad del número normal de receptores LDL y puede detectarse en neonatos.
En estos casos el nivel de colesterol se sitúa entre los 300 y 500 miligramos por decilitro (mg/dl). La consecuencia de este trastorno es el desarrollo de enfermedad coronaria precoz, que en los hombres aparece entre la cuarta y quinta década de vida, y en las mujeres se manifiesta una década más tarde. Según los últimos estudios, el 75 por ciento de los hombres con hipercolesterolemia familiar que no han sido tratados tendrán uninfarto antes de los 60 años, y las mujeres antes de los 70. Además de la dieta, esta forma de hipercolesterolemia requiere tratamiento farmacológico.
La mayor parte de los enfermos responden a una monoterapia con resinas, ácido nicotínico o estatinas, aunque en los casos graves es necesario dos o incluso las tres sustancias de forma combinada. En la forma homocigótica se da una ausencia casi total de la superficie celular que eliminan las LDL. Se da en uno de cada millón de habitantes y los afectados tienen una concentración de colesterol que oscila entre los 700 y los 1.200 mg/dl. Provoca arterosclerosis precoz grave, que puede manifestarse en las primeras décadas de vida. La escasa actividad de los receptores provoca que sean resistentes a las dietas y los fármacos destinados a reducir los niveles de colesterol. Para tratar este trastorno se utiliza probucol, aunque también se ha recurrido al trasplante hepático para proporcionar los receptores LDL que faltan. Este tratamiento reduce el colesterol LDL y aumenta la respuesta a los fármacos hipocolesterolemiantes. Sin embargo, requiere un estrecho control del órgano trasplantado, para lo que se necesita una inmunosupresión continuada.
Hipercolesterolemia poligénica grave: Se caracteriza por un nivel elevado de colesterol-LDL causado por factores genéticos y ambientales. Está asociada a un mayor riesgo de enfermedades cardiovasculares y cerca del siete por ciento de los familiares de primer grado de pacientes con una hipercolesterolemia poligénica presentan concentraciones importantes de colesterol LDL. El nivel suele ser superior a 220 mg/dl. El tratamiento se basa en la administración de resinas, ácido nicotínico y estatinas. Generalmente no es necesaria la administración combinada de las tres sustancias.
Hiperlipemia familiar combinada: En este trastorno los afectados presentan niveles muy elevados de colesterol o de triglicéridos. Se desconoce si la causa se encuentra en uno o varios factores genéticos y no existen rasgos clínicos que permitan diagnosticarla. El colesterol total se sitúa entre los 250 y 350 mg/dl, mientras que los triglicéridos sufren importantes variaciones. El tratamiento consiste en una reducción de peso y de la ingesta de grasas saturadas y colesterol. Para controlar los niveles altos de triglicéridos puede administrarse ácido nicotínico.
DIAGNÓSTICOS
Tras realizar la exploración física y establecer el nivel de colesterol en sangre se deben determinar los factores que influyen en su aumento, como la dieta, la administración de algún fármaco, o la presencia de alguna enfermedad, y los factores genéticos y de riesgo que favorecen el desarrollo de enfermedades coronarias asociadas a la hipercolesterolemia. La hipercolesterolemia secundaria también puede detectarse mediante análisis de orina, midiendo la concentración sérica de tirotropina, glucosa y fosfatasa alcalina.
TRATAMIENTOS
Generalmente todas las personas que sufren hipercolesterolemia deben realizar un tratamiento dietético para reducir el nivel de colesterol LDL, aumentar su actividad física y eliminar los factores de riesgo que puedan favorecer el desarrollo de patologías asociadas. El tratamiento farmacológico se reserva para los pacientes que tienen un riesgo muy elevado de padecer enfermedades cardiovasculares, formas graves de hipercolesterolemia, dislipemias secundarias graves o que no han respondido al tratamiento dietético. Una vez establecido el tratamiento hay que realizar controles periódicos de la concentración de colesterol en sangre.
Tratamiento dietético
Su principal objetivo es evaluar los hábitos alimenticios del paciente y establecer una dieta individualizada en cuyo cumplimiento deben implicarse seriamente no sólo el paciente sino también los médicos y la familia del afectado. De esta manera se intenta alcanzar el máximo cumplimiento del tratamiento. Una vez identificados los alimentos con alto contenido en grasas saturadas y colesterol que ingiere habitualmente el enfermo, se evalúan otros factores de riesgo modificables que puedan asociar la hipercolesterolemia con otras patologías.
En la dieta, ha de tenerse en cuenta que las calorías procedentes de las grasas no deben superar el 30 por ciento del total de la dieta. Se recomienda que las grasas no superen el 30 por ciento del total de la dieta, que aproximadamente el 10 por ciento de las calorías procedan de las grasas saturadas, otro 10 por ciento de las poliinsaturadas y un 10 por ciento de las monoinsaturadas. En todo caso el colesterol debe ser inferior a 300 mg diarios.
Existen tres factores que influyen especialmente en el aumento de colesterol: ácidos grasos saturados o grasas saturadas, ingesta elevada de colesterol y desequilibrio entre el consumo de calorías y el gasto energético.La dieta debe ser pobre en grasas saturadas y colesterol, rica en ácidos grasos monoinsaturados, fibra vegetal e hidratos de carbono. Generalmente la dieta reduce en un 30 por ciento la ingesta de grasas, sustituyendo el consumo de grasas saturadas por el de insaturadas. Asimismo, deben controlarse otros factores como el sobrepeso o la diabetes.
Tratamiento farmacológico
Las sustancias más utilizadas para reducir la concentración de colesterol en sangre son las resinas, el ácido nicotínico y las estatinas. Asimismo, pueden utilizarse derivados del ácido líbrico, probucol o la terapia hormonal sustitutiva con estrógenos.
Vacuna
De momento no existe una vacuna que pueda frenar la concentración de colesterol y, en consecuencia, la formación de placas arterioescleróticas. Numerosas investigaciones intentan estimular la producción de anticuerpos naturales específicos contra el colesterol, consiguiendo de esta manera una inmunización anticolesterol. Sin embargo, la mayor parte de los especialistas se muestran escépticos.
Hipertensión arterial
¿QUÉ ES?
La hipertensión arterial es el aumento de la presión arterial de forma crónica. Es una enfermedad que no da síntomas durante mucho tiempo y, si no se trata, puede desencadenar complicaciones severas como un infarto de miocardio, una hemorragia o trombosis cerebral, lo que se puede evitar si se controla adecuadamente. Las primeras consecuencias de la hipertensión las sufren las arterias, que se endurecen a medida que soportan la presión arterial alta de forma continua, se hacen más gruesas y puede verse dificultado al paso de sangre a su través. Esto se conoce con el nombre de arterosclerosis.
La tensión arterial tiene dos componentes:
- La tensión sistólica es el número más alto. Representa a tensión que genera el corazón cuando bombea la sangre al resto del cuerpo.
- La tensión diastólica es el número más bajo. Se refiere a la presión en los vasos sanguíneos entre los latidos del corazón.
La tensión arterial se mide en milímetros de mercurio (mmHg).
La tensión arterial alta (HTA) se diagnostica cuando uno de estos números o ambos son altos. La tensión arterial alta también se conoce como hipertensión.
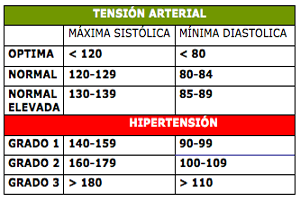
La tensión arterial alta se clasifica como:
Normal: menos de 120/80 mmHg
Prehipertensión: 120/80 a 139/89 mmHg
Estadio 1 de hipertensión: 140/90 a 159/99 mmHg
Estadio 2 de hipertensión: 160/109 a 179/109 mmHg
Estadio 3 de hipertensión: mayor de 179/109 mmHg
CAUSAS
Herencia,sexo,edad y raza , sobrepeso
SÍNTOMAS DE HIPERTENSIÓN ARTERIAL
La presión arterial elevada rara vez presenta síntomas. Estar nervioso o tenso, por ejemplo, no es sinónimo de tener la presión arterial elevada.
DIAGNÓSTICOS
La única manera de detectar la hipertensión en sus inicios es con revisiones periódicas. Mucha gente tiene la presión arterial elevada durante años sin saberlo. El diagnóstico se puede realizar a través de los antecedentes familiares y personales, una exploración física y otras pruebas complementarias.
TRATAMIENTOS
La hipertensión no puede curarse en la mayoría de los casos, pero puede controlarse. En general debe seguirse un tratamiento regular de por vida para bajar la presión y mantenerla estable. Las pastillas son sólo parte del tratamiento de la hipertensión, ya que el médico también suele recomendar una dieta para perder peso y medidas como no abusar del consumo de sal, hacer ejercicio con regularidad. Consejos para el paciente con hipertensión:
¿QUÉ ES?
La hipertensión arterial es el aumento de la presión arterial de forma crónica. Es una enfermedad que no da síntomas durante mucho tiempo y, si no se trata, puede desencadenar complicaciones severas como un infarto de miocardio, una hemorragia o trombosis cerebral, lo que se puede evitar si se controla adecuadamente. Las primeras consecuencias de la hipertensión las sufren las arterias, que se endurecen a medida que soportan la presión arterial alta de forma continua, se hacen más gruesas y puede verse dificultado al paso de sangre a su través. Esto se conoce con el nombre de arterosclerosis.
La tensión arterial tiene dos componentes:
- La tensión sistólica es el número más alto. Representa a tensión que genera el corazón cuando bombea la sangre al resto del cuerpo.
- La tensión diastólica es el número más bajo. Se refiere a la presión en los vasos sanguíneos entre los latidos del corazón.
La tensión arterial se mide en milímetros de mercurio (mmHg).
La tensión arterial alta (HTA) se diagnostica cuando uno de estos números o ambos son altos. La tensión arterial alta también se conoce como hipertensión.
La tensión arterial alta se clasifica como:
Normal: menos de 120/80 mmHg
Prehipertensión: 120/80 a 139/89 mmHg
Estadio 1 de hipertensión: 140/90 a 159/99 mmHg
Estadio 2 de hipertensión: 160/109 a 179/109 mmHg
Estadio 3 de hipertensión: mayor de 179/109 mmHg
CAUSAS
Herencia,sexo,edad y raza , sobrepeso
SÍNTOMAS DE HIPERTENSIÓN ARTERIAL
La presión arterial elevada rara vez presenta síntomas. Estar nervioso o tenso, por ejemplo, no es sinónimo de tener la presión arterial elevada.
DIAGNÓSTICOS
La única manera de detectar la hipertensión en sus inicios es con revisiones periódicas. Mucha gente tiene la presión arterial elevada durante años sin saberlo. El diagnóstico se puede realizar a través de los antecedentes familiares y personales, una exploración física y otras pruebas complementarias.
TRATAMIENTOS
La hipertensión no puede curarse en la mayoría de los casos, pero puede controlarse. En general debe seguirse un tratamiento regular de por vida para bajar la presión y mantenerla estable. Las pastillas son sólo parte del tratamiento de la hipertensión, ya que el médico también suele recomendar una dieta para perder peso y medidas como no abusar del consumo de sal, hacer ejercicio con regularidad. Consejos para el paciente con hipertensión:
-
Reduce
el peso corporal si tienes sobrepeso.
-
Reduce
el consumo de sal a 4-6 gramos al día; consume menos productos
preparados y en conserva, y no emplees demasiada sal en la
preparación de los alimentos. No obstante, existen pacientes que no
responden a la restricción salina.
-
Reduce
la ingesta de alcohol, que en las mujeres debe ser inferior a 140
gramos a la semana y en los hombres inferior a 210 gramos.
-
Realiza
ejercicio físico, preferentemente pasear, correr moderadamente,
nadar o ir en bicicleta, de 30 a 45 minutos, un mínimo de 3 veces
por semana.
-
Reduce
el consumo de café y no consumas más de 2-3 cafés al día.
-
Consume
alimentos ricos en potasio, como legumbres, frutas y verduras.
-
Abandona
el hábito de fumar.
-
Sigue
una dieta rica en ácidos grasos poliinsaturados y pobre en grasas
saturadas. Además de las medidas recomendadas, el hipertenso
dispone de una amplia variedad de fármacos que le permiten
controlar la enfermedad. El tratamiento debe ser siempre
individualizado. Para la elección del fármaco, hay que considerar
factores como la edad y el sexo del paciente, el grado de
hipertensión, la presencia de otros trastornos (comodiabetes o
valores elevados de colesterol), los efectos secundarios y el coste
de los fármacos y las pruebas necesarias para controlar su
seguridad. Habitualmente los pacientes toleran bien los fármacos,
pero cualquier fármaco antihipertensivo puede provocar efectos
secundarios, de modo que si éstos aparecen, se debería informar de
ello al médico para que ajuste la dosis o cambie el tratamiento.

27 de Enero – Día de las Víctimas del Holocausto
El Día Internacional de Conmemoración en Memoria de las Víctimas del Holocasuto se conmemora cada año el 27 de enero con la intención de ayudar a prevenir a la población del genocidio para generaciones posteriores.
El 1 de noviembre de 2005, la Asamblea General de las Naciones Unidas decidió la declaración del Día Internacional de Conmemoración en Memoria de las Víctimas del Holocausto. Fecha que recuerda el 27 de enero de 1945 cuando el Ejército Rojo soviético libero a Auschwitz – Birkneau del campo de concentración de Polonia.
El principal objetivo del este día se encuentra es instar a los Estados Miembros a la elaboración de programas educativos que enseñen a las generaciones futuras las enseñanzas que dejó el Holocausto y así evitar en un futuro los actos de genocidio.
El Holocausto hace referencia a la persecución y asesinato de más de 6 millones de personas por parte del régimen nazi para aniquilar totalmente a la población judía, polacos, rusos, etc. de Europa. Para ello fueron utilizados diversos métodos de tortura y muerte como ahorcamientos, golpes, trabajos forzosos, asfixia por gas, etc.
El genocidio fue llevado a cabo durante la Segunda Guerra Mundial en los campos de exterminio nazis a todas aquellas personas no consideradas “puras” para el régimen nazi alemán o que fuera una posible amenaza.
El encargado de llevar el diseño de esta operación fue Heinrich Himmler, cuya organización administrativa fue llevada a cabo más adelante por Adolf Hitler.
Los guettos fueron creados por los alemanes y sus colaboradores como campos de concentración y campos de trabajos forzosos para los judíos en los años de la guerra. Los oponentes políticos eran detenidos y llevados a los campos de concentración donde en muchos casos morían.
Durante los meses de guerra los prisioneros eran trasladados para evitar que los Aliados liberaran grandes cantidades de prisioneros en las denominadas “marchas de la muerte”. Dichas marchas continuaron hasta el 7 de mayo de 1945, fecha en la que las fuerzas alemanas se rindieron a los Aliados. Tras el final de la Guerra Mundial muchas personas se refugiaron en los campos de refugiados de los aliados.
El Día Internacional de Conmemoración en Memoria de las Víctimas del Holocasuto se conmemora cada año el 27 de enero con la intención de ayudar a prevenir a la población del genocidio para generaciones posteriores.
El 1 de noviembre de 2005, la Asamblea General de las Naciones Unidas decidió la declaración del Día Internacional de Conmemoración en Memoria de las Víctimas del Holocausto. Fecha que recuerda el 27 de enero de 1945 cuando el Ejército Rojo soviético libero a Auschwitz – Birkneau del campo de concentración de Polonia.
El principal objetivo del este día se encuentra es instar a los Estados Miembros a la elaboración de programas educativos que enseñen a las generaciones futuras las enseñanzas que dejó el Holocausto y así evitar en un futuro los actos de genocidio.
El Holocausto hace referencia a la persecución y asesinato de más de 6 millones de personas por parte del régimen nazi para aniquilar totalmente a la población judía, polacos, rusos, etc. de Europa. Para ello fueron utilizados diversos métodos de tortura y muerte como ahorcamientos, golpes, trabajos forzosos, asfixia por gas, etc.
El genocidio fue llevado a cabo durante la Segunda Guerra Mundial en los campos de exterminio nazis a todas aquellas personas no consideradas “puras” para el régimen nazi alemán o que fuera una posible amenaza.
El encargado de llevar el diseño de esta operación fue Heinrich Himmler, cuya organización administrativa fue llevada a cabo más adelante por Adolf Hitler.
Los guettos fueron creados por los alemanes y sus colaboradores como campos de concentración y campos de trabajos forzosos para los judíos en los años de la guerra. Los oponentes políticos eran detenidos y llevados a los campos de concentración donde en muchos casos morían.
Durante los meses de guerra los prisioneros eran trasladados para evitar que los Aliados liberaran grandes cantidades de prisioneros en las denominadas “marchas de la muerte”. Dichas marchas continuaron hasta el 7 de mayo de 1945, fecha en la que las fuerzas alemanas se rindieron a los Aliados. Tras el final de la Guerra Mundial muchas personas se refugiaron en los campos de refugiados de los aliados.

Consejos para amigos y familiares de pacientes de Esquizofrenia
Si uno de los miembros de tu familia o amigo ha sido diagnosticado de esquizofrenia, tú puedes desempeñar un papel muy importante, dándole apoyo y ayudándole a recibir el cuidado apropiado.
Es importante tratar de conocer lo mejor posible la enfermedad y consultar con el médico cualquier pregunta o duda que te pueda surgir.
Tu papel es muy importante ya que puedes detectar síntomas y facilitar que los servicios médicos pongan su atención en la persona que los padece.
Para la persona que sufre la enfermedad los familiares y amigos son sin duda una fuente valiosísima de apoyo práctico y emocional.
¿Qué sabes sobre los síntomas de la esquizofrenia?
Contrariamente a la creencia popular, la esquizofrenia no es un problema de 'desdoblamiento de personalidad'.
Tu familiar o amigo puede percibir la realidad de forma muy diferente a como tú y otras personas lo hacen. A menudo sufren síntomas aterradores, como oír voces internas no percibidas por otros, o creer que otras personas leen sus mentes, controlan sus pensamientos o conspiran para hacerles daño.
Al vivir en un mundo distorsionado por alucinaciones y delirios, las personas con un trastorno psicótico pueden sentirse asustadas, ansiosas y confusas, y pueden vivir aterradas y recluidas. Su forma de hablar y de comportarse puede llegar a ser tan desorganizado que puede ser incomprensible o espantoso para los demás.
En parte debido a lo inusual de las realidades que experimentan, las personas con síntomas psicóticos pueden comportarse de formas muy distintas en momentos diferentes. A veces pueden parecer distantes, indiferentes o preocupadas, e incluso podrían permanecer sentadas rígidamente, sin moverse durante horas y sin emitir un sonido. Otras veces, podrían estar moviéndose constantemente, siempre ocupadas, con aspecto vigilante y alerta.
Conoce cuales son los síntomas más comunes de la enfermedad y visita nuestra sección: Síntomas de la esquizofrenia.
Apoyo para Familiares y cuidadores
La esquizofrenia puede cambiar drásticamente las vidas tanto de que la padecen como de las personas cercanas a ellos y que participan en su cuidado. Los cuidadores viven con la enfermedad 24 horas al día, todos los días del año.
Es muy difícil tratar los episodios psicóticos y los síntomas que sufre una persona con esquizofrenia. Por todo esto, es importante que si es familiar, amigo o cuidador de una persona que presenta un trastorno psicótico como la esquizofrenia, tenga información sobre la enfermedad, su tratamiento y el acceso .
La Esquizofrenia Tratamiento de la esquizofrenia Consejos, ayuda y apoyo Factores de riesgo Antipsicóticos Consejos para la visita al médico Causas de la esquizofrenia Psicoterapia Consejos para mantenerse bien Síntomas de la esquizofrenia TCC / Terapia cognitivo conductual Consejos para amigos y familiares Psicosis Guía afrontando la Esquizofrenia Brotes psicóticos
Si uno de los miembros de tu familia o amigo ha sido diagnosticado de esquizofrenia, tú puedes desempeñar un papel muy importante, dándole apoyo y ayudándole a recibir el cuidado apropiado.
Es importante tratar de conocer lo mejor posible la enfermedad y consultar con el médico cualquier pregunta o duda que te pueda surgir.
Tu papel es muy importante ya que puedes detectar síntomas y facilitar que los servicios médicos pongan su atención en la persona que los padece.
Para la persona que sufre la enfermedad los familiares y amigos son sin duda una fuente valiosísima de apoyo práctico y emocional.
¿Qué sabes sobre los síntomas de la esquizofrenia?
Contrariamente a la creencia popular, la esquizofrenia no es un problema de 'desdoblamiento de personalidad'.
Tu familiar o amigo puede percibir la realidad de forma muy diferente a como tú y otras personas lo hacen. A menudo sufren síntomas aterradores, como oír voces internas no percibidas por otros, o creer que otras personas leen sus mentes, controlan sus pensamientos o conspiran para hacerles daño.
Al vivir en un mundo distorsionado por alucinaciones y delirios, las personas con un trastorno psicótico pueden sentirse asustadas, ansiosas y confusas, y pueden vivir aterradas y recluidas. Su forma de hablar y de comportarse puede llegar a ser tan desorganizado que puede ser incomprensible o espantoso para los demás.
En parte debido a lo inusual de las realidades que experimentan, las personas con síntomas psicóticos pueden comportarse de formas muy distintas en momentos diferentes. A veces pueden parecer distantes, indiferentes o preocupadas, e incluso podrían permanecer sentadas rígidamente, sin moverse durante horas y sin emitir un sonido. Otras veces, podrían estar moviéndose constantemente, siempre ocupadas, con aspecto vigilante y alerta.
Conoce cuales son los síntomas más comunes de la enfermedad y visita nuestra sección: Síntomas de la esquizofrenia.
Apoyo para Familiares y cuidadores
La esquizofrenia puede cambiar drásticamente las vidas tanto de que la padecen como de las personas cercanas a ellos y que participan en su cuidado. Los cuidadores viven con la enfermedad 24 horas al día, todos los días del año.
Es muy difícil tratar los episodios psicóticos y los síntomas que sufre una persona con esquizofrenia. Por todo esto, es importante que si es familiar, amigo o cuidador de una persona que presenta un trastorno psicótico como la esquizofrenia, tenga información sobre la enfermedad, su tratamiento y el acceso .
La Esquizofrenia Tratamiento de la esquizofrenia Consejos, ayuda y apoyo Factores de riesgo Antipsicóticos Consejos para la visita al médico Causas de la esquizofrenia Psicoterapia Consejos para mantenerse bien Síntomas de la esquizofrenia TCC / Terapia cognitivo conductual Consejos para amigos y familiares Psicosis Guía afrontando la Esquizofrenia Brotes psicóticos

Anorexia
¿Qué es? La anorexia consiste en un trastorno de la conducta alimentaria que supone una pérdida de peso provocada por el propio enfermo y lleva a un estado de inanición. La anorexia se caracteriza por el temor a aumentar de peso, y por una percepción distorsionada y delirante del propio cuerpo que hace que el enfermo se vea gordo aun cuando su peso se encuentra por debajo de lo recomendado. Por ello inicia una disminución progresiva del peso mediante ayunos y la reducción de la ingesta de alimentos.
Normalmente comienza con la eliminación de los hidratos de carbono, ya que existe la falsa creencia de que engordan. A continuación rechaza las grasas, las proteínas e incluso los líquidos, llevando a casos de deshidratación extrema. A estas medidas drásticas se le pueden sumar otras conductas asociadas como la utilización de diuréticos, laxantes, purgas, vómitos provocados o exceso de ejercicio físico. Las personas afectadas pueden perder desde un 15 a un 50 por ciento, en los casos más críticos, de su peso corporal. Esta enfermedad suele asociarse con alteraciones psicológicas graves que provocan cambios de comportamiento, de la conducta emocional y una estigmatización del cuerpo.
Causas Su causa es desconocida, pero los factores sociales parecen importantes. Aunque hay muchos factores socioculturales que pueden desencadenar la anorexia, es probable que una parte de la población tenga una mayor predisposición física a sufrir este trastorno, independientemente de la presión que pueda ejercer el entorno. Por ello existen de factores generales que se asocian a un factor desencadenante o cierta vulnerabilidad biológica, que es lo que precipita el desarrollo de la enfermedad.
La anorexia nerviosa se diagnostica, generalmente, basándose en una intensa pérdida de peso y los síntomas psicológicos característicos. La anoréxica típica es una adolescente que ha perdido al menos un 15 por ciento de su peso corporal, teme la obesidad, ha dejado de menstruar, niega estar enferma y parece sana.
Tratamientos Los objetivos globales del tratamiento son la corrección de la malnutrición y los trastornos psíquicos del paciente. En primer lugar se intenta conseguir un rápido aumento de peso y la recuperación de los hábitos alimenticios, ya que pueden implicar un mayor riesgo de muerte. Pero una recuperación total del peso corporal no es sinónimo de curación. La anorexia es una enfermedad psiquiátrica y debe tratarse como tal. El tratamiento debe basarse en tres aspectos:
¿Qué es? La anorexia consiste en un trastorno de la conducta alimentaria que supone una pérdida de peso provocada por el propio enfermo y lleva a un estado de inanición. La anorexia se caracteriza por el temor a aumentar de peso, y por una percepción distorsionada y delirante del propio cuerpo que hace que el enfermo se vea gordo aun cuando su peso se encuentra por debajo de lo recomendado. Por ello inicia una disminución progresiva del peso mediante ayunos y la reducción de la ingesta de alimentos.
Normalmente comienza con la eliminación de los hidratos de carbono, ya que existe la falsa creencia de que engordan. A continuación rechaza las grasas, las proteínas e incluso los líquidos, llevando a casos de deshidratación extrema. A estas medidas drásticas se le pueden sumar otras conductas asociadas como la utilización de diuréticos, laxantes, purgas, vómitos provocados o exceso de ejercicio físico. Las personas afectadas pueden perder desde un 15 a un 50 por ciento, en los casos más críticos, de su peso corporal. Esta enfermedad suele asociarse con alteraciones psicológicas graves que provocan cambios de comportamiento, de la conducta emocional y una estigmatización del cuerpo.
Causas Su causa es desconocida, pero los factores sociales parecen importantes. Aunque hay muchos factores socioculturales que pueden desencadenar la anorexia, es probable que una parte de la población tenga una mayor predisposición física a sufrir este trastorno, independientemente de la presión que pueda ejercer el entorno. Por ello existen de factores generales que se asocian a un factor desencadenante o cierta vulnerabilidad biológica, que es lo que precipita el desarrollo de la enfermedad.
- La propia obesidad del enfermo.
- Obesidad materna.
- Muerte o enfermedad de un ser querido.
- Separación de los padres.
- Alejamiento del hogar.
- Fracasos escolares.
- Accidentes.
- Sucesos traumáticos.
- Rechazo a mantener el peso corporal por encima del mínimo adecuado para la edad y talla del enfermo.
- Miedo al aumento de peso o a la obesidad incluso cuando el peso se encuentra por debajo de lo recomendable.
- Percepción distorsionada del cuerpo, su peso y proporciones.
- Ausencia de tres ciclos menstruales consecutivos en las mujeres (amenorrea). Los anoréxicos pueden experimentar una serie de síntomas muy variados: estreñimiento, amenorrea, dolor abdominal, vómitos, etc.
- Preocupación excesiva por la composición calórica de los alimentos y por la preparación de los alimentos
- Constante sensación de frío
- Reducción progresiva de los alimentos
- Obsesión por la imagen, la báscula, los estudios y el deporte
- Utilización de trampas para evitar la comida
- Hiperactividad
- Abstracciones selectivas
- Uso selectivo de la información.
- Generalizaciones
- Supersticiones.
- Se magnifica el lado negativo de cualquier situación.
- Pensamiento dicotómico.
- Ideas autorreferenciales.
- Inferencia arbitraria
- Las pulsaciones cardiacas se reducen.
- Se producen arritmias que pueden derivar en un paro cardiaco.
- Baja la presión arterial.
- Desaparece la menstruación en las mujeres (amenorrea).
- Disminuye la masa ósea y, en los casos muy tempranos, se frena la velocidad de crecimiento.
- Disminución de la motilidad intestinal.
- Anemia.
- Aparece un vello fino y largo, llamado lanudo, en la espalda, los antebrazos, los muslos, el cuello y las mejillas.
- Estreñimiento crónico.
- La disminución del gasto energético produce una sensación constante de frío.
- La piel se deshidrata, se seca y se agrieta.
- Coloración amarillenta en las palmas de las manos y las plantas de los pies por la acumulación de carótenos en las glándulas sebáceas.
- Las uñas se quiebran.
- Pérdida de cabello.
- Problemas con los dientes y edemas periféricos. Hinchazones y dolores abdominales.
La anorexia nerviosa se diagnostica, generalmente, basándose en una intensa pérdida de peso y los síntomas psicológicos característicos. La anoréxica típica es una adolescente que ha perdido al menos un 15 por ciento de su peso corporal, teme la obesidad, ha dejado de menstruar, niega estar enferma y parece sana.
Tratamientos Los objetivos globales del tratamiento son la corrección de la malnutrición y los trastornos psíquicos del paciente. En primer lugar se intenta conseguir un rápido aumento de peso y la recuperación de los hábitos alimenticios, ya que pueden implicar un mayor riesgo de muerte. Pero una recuperación total del peso corporal no es sinónimo de curación. La anorexia es una enfermedad psiquiátrica y debe tratarse como tal. El tratamiento debe basarse en tres aspectos:
- Detección precoz de la enfermedad: conocimiento de los síntomas por parte de los médicos de atención primaria y de los protocolos que fijan los criterios que el médico debe observar.
- Coordinación entre los servicios sanitarios implicados: psiquiatría, endocrinología y pediatría.
- Seguimiento ambulatorio una vez que el paciente ha sido dado de alta, con visitas regulares. Las hospitalizaciones suelen ser prolongadas, lo que supone una desconexión del entorno que puede perjudicar el desarrollo normal del adolescente. Por ello son aconsejables, siempre que se pueda, los tratamientos ambulatorios.
- La desnutrición es muy grave y hay alteraciones en los signos vitales
- Cuando las relaciones familiares son insostenibles y es mejor aislar al paciente
- Cuando se agravan los desórdenes psíquicos.
- Se detecta de manera precoz
- No hay episodios de bulimia ni vómitos y existe un compromiso familiar de cooperación.
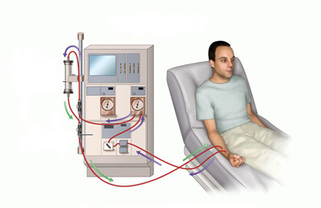
Tratamientos de la insuficiencia renal
Hemodiálisis
Es un procedimiento que limpia y filtra la sangre. También controla la presión arterial y ayuda al cuerpo a mantener el equilibrio adecuado de ciertas sustancias químicas, como el potasio, el sodio y el cloruro. Se realiza mediante un filtro especial conectado a una máquina.
Durante la sesión de diálisis la sangre circula por unos tubos y va a parar al filtro. Allí se regenera y se devuelve al cuerpo del paciente a través de otros tubos. La hemodiálisis generalmente se realiza tres veces por semana. Cada sesión dura entre dos y cuatro horas. Durante el proceso, el paciente puede leer, escribir, dormir, conversar, etc.
Algunos efectos secundarios de este proceso son los calambres musculares y un descenso de la tensión sanguínea (lo cual provoca mareos, debilidad y náuseas). Acostumbrarse a la hemodiálisis lleva varios meses, pero con un control alimentario adecuado, recomendado por el médico, los efectos secundarios se reducen.
La hemodiálisis se debe comenzar cuando la insuficiencia renal esté avanzada, pero sin esperar a que los riñones hayan dejado de funcionar totalmente, ya que aunque el régimen dietético sea muy estricto y no se tengan síntomas urémicos, pueden aparecer complicaciones como pericarditis (inflamación de la envoltura del corazón), polineuritis o daño de los nervios y gastritis con riesgo de hemorragia digestiva.
Además se puede producir un deterioro del organismo que luego será mucho más difícil de recuperar a pesar de la diálisis. Aunque no existe una norma general, se recomienda comenzar con hemodiálisis cuando el aclaramiento de creatinina se encuentre entre 5 y 10 mililitros por minuto; es decir, cuando la función renal se encuentre reducida aproximadamente en un 5 - 10 por ciento.
Diálisis peritoneal
Es otro procedimiento que reemplaza la función de los riñones. Este tipo de diálisis aprovecha el revestimiento interior del abdomen (membrana peritoneal) para filtrar la sangre. Se hace introduciendo en el abdomen un líquido purificador (solución dializadora) por medio de un tubo especial.
Los líquidos, los desechos y las sustancias químicas pasan de los pequeños vasos sanguíneos del abdomen a la solución dializadora. Después de varias horas, se retira el dializado del abdomen y con él salen todos los desechos de la sangre. A continuación se vuelve a llenar el abdomen con solución dializadora nueva y se repite el proceso. Una sesión de diálisis peritoneal se puede realizar durante todo el día, por la noche en casa del paciente o varias veces por semana en un centro hospitalario.
Hemodiálisis
Es un procedimiento que limpia y filtra la sangre. También controla la presión arterial y ayuda al cuerpo a mantener el equilibrio adecuado de ciertas sustancias químicas, como el potasio, el sodio y el cloruro. Se realiza mediante un filtro especial conectado a una máquina.
Durante la sesión de diálisis la sangre circula por unos tubos y va a parar al filtro. Allí se regenera y se devuelve al cuerpo del paciente a través de otros tubos. La hemodiálisis generalmente se realiza tres veces por semana. Cada sesión dura entre dos y cuatro horas. Durante el proceso, el paciente puede leer, escribir, dormir, conversar, etc.
Algunos efectos secundarios de este proceso son los calambres musculares y un descenso de la tensión sanguínea (lo cual provoca mareos, debilidad y náuseas). Acostumbrarse a la hemodiálisis lleva varios meses, pero con un control alimentario adecuado, recomendado por el médico, los efectos secundarios se reducen.
La hemodiálisis se debe comenzar cuando la insuficiencia renal esté avanzada, pero sin esperar a que los riñones hayan dejado de funcionar totalmente, ya que aunque el régimen dietético sea muy estricto y no se tengan síntomas urémicos, pueden aparecer complicaciones como pericarditis (inflamación de la envoltura del corazón), polineuritis o daño de los nervios y gastritis con riesgo de hemorragia digestiva.
Además se puede producir un deterioro del organismo que luego será mucho más difícil de recuperar a pesar de la diálisis. Aunque no existe una norma general, se recomienda comenzar con hemodiálisis cuando el aclaramiento de creatinina se encuentre entre 5 y 10 mililitros por minuto; es decir, cuando la función renal se encuentre reducida aproximadamente en un 5 - 10 por ciento.
Diálisis peritoneal
Es otro procedimiento que reemplaza la función de los riñones. Este tipo de diálisis aprovecha el revestimiento interior del abdomen (membrana peritoneal) para filtrar la sangre. Se hace introduciendo en el abdomen un líquido purificador (solución dializadora) por medio de un tubo especial.
Los líquidos, los desechos y las sustancias químicas pasan de los pequeños vasos sanguíneos del abdomen a la solución dializadora. Después de varias horas, se retira el dializado del abdomen y con él salen todos los desechos de la sangre. A continuación se vuelve a llenar el abdomen con solución dializadora nueva y se repite el proceso. Una sesión de diálisis peritoneal se puede realizar durante todo el día, por la noche en casa del paciente o varias veces por semana en un centro hospitalario.

Nutrición e insuficiencia renal
Las personas que padecen insuficiencia renal, especialmente si se trata de la forma crónica e irreversible de la enfermedad, necesitan introducir una serie de cambios en su dieta que les permita mantener un buen estado nutricional y, al mismo tiempo, evitar en lo posible la acumulación de sustancias tóxicas que el riñón no es capaz de eliminar.
Cambios en la dieta Aunque la dieta debe adecuarse a la fase en que se encuentre la enfermedad y al estado del paciente, las recomendaciones básicas en caso de insuficiencia renal son:
Las personas que padecen insuficiencia renal, especialmente si se trata de la forma crónica e irreversible de la enfermedad, necesitan introducir una serie de cambios en su dieta que les permita mantener un buen estado nutricional y, al mismo tiempo, evitar en lo posible la acumulación de sustancias tóxicas que el riñón no es capaz de eliminar.
Cambios en la dieta Aunque la dieta debe adecuarse a la fase en que se encuentre la enfermedad y al estado del paciente, las recomendaciones básicas en caso de insuficiencia renal son:
- Seguir una dieta baja en proteínas.
- Restringir el consumo de sodio y potasio.
- Controlar los niveles de fósforo y calcio.
- Limitar la ingesta de líquidos si está en tratamiento con diálisis.
- Consumir alimentos adecuados que compensen los déficits nutricionales que puede ocasionar la enfermedad y que eviten la pérdida de peso.

4 de febrero
Cada año ha sido designado como el Día Mundial contra el Cáncer, en una decisión conjunta entre la Organización Mundial de la Salud, el Centro Internacional de Investigaciones sobre el Cáncer y la Unión Internacional contra el Cáncer.
El cáncer es un proceso de crecimiento y diseminación incontrolados de células, pueden darse en cualquier región del cuerpo, normalmente se desarrolla un tumor el cual puede invadir el tejido circundante y provocar metástasis en puntos distantes del organismo.
En la actualidad muchos tipos de cánceres puede curarse mediante el uso de cirugía, radioterapia o quimioterapia, pero los mayores índices de mortalidad de esta enfermedad están dados por la falta de detección temprana de la enfermedad.
Cada año ha sido designado como el Día Mundial contra el Cáncer, en una decisión conjunta entre la Organización Mundial de la Salud, el Centro Internacional de Investigaciones sobre el Cáncer y la Unión Internacional contra el Cáncer.
El cáncer es un proceso de crecimiento y diseminación incontrolados de células, pueden darse en cualquier región del cuerpo, normalmente se desarrolla un tumor el cual puede invadir el tejido circundante y provocar metástasis en puntos distantes del organismo.
En la actualidad muchos tipos de cánceres puede curarse mediante el uso de cirugía, radioterapia o quimioterapia, pero los mayores índices de mortalidad de esta enfermedad están dados por la falta de detección temprana de la enfermedad.

El Día mundial de la Paz se celebra todos los años el día 30 de Enero.
La Asamblea General de las Naciones Unidas declara este día con el propósito de fomentar la paz internacional, además de intentar fortalecer los ideales de paz en cada nación y cada pueblo.
Este día pretende generar una conciencia en los pueblos sobre la importancia de la paz, fomentando el ideal de la relación Derechos Humanos y Paz, reconociendo que promover la paz es esencial para que todo el mundo disfrute de sus derechos humanos.
La Asamblea General de las Naciones Unidas declara este día con el propósito de fomentar la paz internacional, además de intentar fortalecer los ideales de paz en cada nación y cada pueblo.
Este día pretende generar una conciencia en los pueblos sobre la importancia de la paz, fomentando el ideal de la relación Derechos Humanos y Paz, reconociendo que promover la paz es esencial para que todo el mundo disfrute de sus derechos humanos.

Nutrición en la Osteoporosis
La osteoporosis es una enfermedad en la que los huesos se vuelven frágiles y con mayor propensión a romperse, tanto por la pérdida de masa ósea como por cambios en su estructura. El hueso es un tejido vivo compuesto por células en constante regeneración, donde las células viejas se reemplazan por nuevas. Sin embargo, cuando esto no se produce adecuadamente los huesos se debilitan, tornándose quebradizos, más delgados y propensos a romperse ante lesiones menores, como las producidas en una caída.Los factores de riesgo desencadenantes de la osteoporosis son variados y pueden dividirse en no modificables (edad avanzada, estructura ósea pequeña, antecedentes familiares, origen étnico asiático o caucásico no hispano, menopausia) y modificables (baja ingesta de calcio y vitamina D, abuso de alcohol, amenorrea, bajo peso corporal, tabaquismo). Desde aquí intentaremos contarte cómo una alimentación adecuada puede ayudarnos a cambiar los modificables con el fin de prevenir la enfermedad o controlar sus síntomas.
Y es que la prevención es la mejor estrategia en el tratamiento de la osteoporosis. Puede dividirse en dos fases, siendo la primera el momento de adquirir el mejor pico de masa ósea posible durante las primeras décadas de la vida. Una vez alcanzado éste, el objetivo será minimizar las pérdidas de hueso durante el resto de la vida.
Y recuerda que no todo es alimentación, realizar ejercicios como caminar, pasear o correr, así como trabajos con cierta carga, resulta beneficioso para los huesos puesto que se ha demostrado que ayuda a prevenir la pérdida de masa ósea. La práctica de yoga o taichi pueden ayudar a mejorar el equilibrio y reducir el riesgo de caídas.
El calcio, el fósforo y la vitamina D son los principales factores nutricionales para la prevención de la osteoporosis, ya que participan de forma activa en la formación del hueso. La actividad física, como hábito y formando parte del estilo de vida, es clave en el conjunto de la prevención. Con menos evidencia científica, pero no por ello menos importantes, el consumo de tabaco, alcohol y un exceso de proteínas se han mostrado como factores con efectos negativos sobre la masa ósea, al favorecer su pérdida, por lo que conviene minimizar estos hábitos.
Así pues, la mejor forma de prevenir la osteoporosis y fortalecer nuestra densidad ósea es introducir pequeños cambios en los hábitos de vida y nuestra alimentación diaria:
Aumentar la ingesta de calcioPara ello habrá que aumentar el consumo de alimentos ricos en calcio, como lácteos y sus derivados principalmente. Otros alimentos interesantes a tener en consideración por su aporte en calcio son las almendras, garbanzos, moluscos bivalvos y verduras de hoja verde como las acelgas y espinacas. Es probable que el médico aconseje, además, el uso de suplementos de calcio, como el carbonato cálcico o el citrato de calcio. Si bien la ingesta recomendada de calcio en la edad adulta está entre los 800 y 1000 mg de calcio al día, se aconseja que la mujer postmenopáusica consuma entre 1000 y 1300 mg de calcio al diarios.
La absorción de calcio puede verse alterada en forma positiva por un pH intestinal bajo, la ingesta de grasas y lactosa o un aumento de calcitriol en sangre. El calcitriol es la forma activa en que la vitamina D se encuentra en el organismo, y se usa también en forma de fármaco para tratar los niveles bajos de calcio.
Sin embargo, hay factores que pueden reducir la absorción de calcio, como ciertos tipos degastritis, déficit de vitamina D, pH intestinal alto, consumo excesivo de fibra dietética, presencia de oxalatos y fitatos en la dieta y el exceso de fósforo, entre otros. Para ello, el consumo de entre 2 y 4 raciones diarias de lácteos y derivados (mejor desnatados) es básico.
Ingesta adecuada de vitamina DLa vitamina D es fundamental en la absorción del calcio alimentario. La ingesta recomendada de vitamina D para la población general se encuentra entre 400 y 800 UI diarias. Cuando se trata de personas mayores de 65 años, esta recomendación aumenta a las 800 UI. Las fuentes alimentarias de vitamina D son escasas: los lácteos enteros y pescado azules son las principales fuentes dietéticas para obternerla, junto con los huevos (yema) y alimentos suplementados como los cereales de desayuno, la margarina y bebidas de soja.
Sin embargo, esta vitamina es capaz de formarse en nuestra piel durante la exposición solar, por eso los paseos al sol en las personas mayores con osteoporosis son fundamentales para su salud ósea.
Las personas que ya han sido diagnosticadas de osteoporosis conviene que tengan en cuenta estas recomendaciones dietéticas que les ayudarán a mejorar su estado de salud general y evitar fracturas y caídas:
La osteoporosis es una enfermedad en la que los huesos se vuelven frágiles y con mayor propensión a romperse, tanto por la pérdida de masa ósea como por cambios en su estructura. El hueso es un tejido vivo compuesto por células en constante regeneración, donde las células viejas se reemplazan por nuevas. Sin embargo, cuando esto no se produce adecuadamente los huesos se debilitan, tornándose quebradizos, más delgados y propensos a romperse ante lesiones menores, como las producidas en una caída.Los factores de riesgo desencadenantes de la osteoporosis son variados y pueden dividirse en no modificables (edad avanzada, estructura ósea pequeña, antecedentes familiares, origen étnico asiático o caucásico no hispano, menopausia) y modificables (baja ingesta de calcio y vitamina D, abuso de alcohol, amenorrea, bajo peso corporal, tabaquismo). Desde aquí intentaremos contarte cómo una alimentación adecuada puede ayudarnos a cambiar los modificables con el fin de prevenir la enfermedad o controlar sus síntomas.
Y es que la prevención es la mejor estrategia en el tratamiento de la osteoporosis. Puede dividirse en dos fases, siendo la primera el momento de adquirir el mejor pico de masa ósea posible durante las primeras décadas de la vida. Una vez alcanzado éste, el objetivo será minimizar las pérdidas de hueso durante el resto de la vida.
Y recuerda que no todo es alimentación, realizar ejercicios como caminar, pasear o correr, así como trabajos con cierta carga, resulta beneficioso para los huesos puesto que se ha demostrado que ayuda a prevenir la pérdida de masa ósea. La práctica de yoga o taichi pueden ayudar a mejorar el equilibrio y reducir el riesgo de caídas.
El calcio, el fósforo y la vitamina D son los principales factores nutricionales para la prevención de la osteoporosis, ya que participan de forma activa en la formación del hueso. La actividad física, como hábito y formando parte del estilo de vida, es clave en el conjunto de la prevención. Con menos evidencia científica, pero no por ello menos importantes, el consumo de tabaco, alcohol y un exceso de proteínas se han mostrado como factores con efectos negativos sobre la masa ósea, al favorecer su pérdida, por lo que conviene minimizar estos hábitos.
Así pues, la mejor forma de prevenir la osteoporosis y fortalecer nuestra densidad ósea es introducir pequeños cambios en los hábitos de vida y nuestra alimentación diaria:
- Aumentar el consumo de calcio: a través de la alimentación o con suplementos, alcanzando los 1000 – 1200 mg diarios.
- Consumir suficiente vitamina D: un reciente metaanálisis ha demostrado que cuando se consumen unos 1200 mg de calcio al día, junto a 800 UI de vitamina D, resulta efectivo en el tratamiento preventivo de la osteoporosis. Hay que tener en cuenta que la vitamina D no sólo participa en la homeostasis del calcio, sino que también participa en el tono y contracción muscular, por lo que ayudará a prevenir las caídas.
- Consumo adecuado de proteínas: el exceso de proteínas en la dieta favorece la descalcificación ósea, por eso una ingesta moderada de proteínas asegura un correcto aporte de aminoácidos a la vez que garantiza el funcionamiento correcto del sistema esqueleto-muscular. No se ha demostrado que existan diferencias entre las de origen animal y vegetal.
- Dejar el tabaco: a parte de los efectos negativos ya conocidos sobre la salud, se ha observado que el tabaquismo parece disminuir la absorción de calcio y acelerar su excreción urinaria. La buena noticia es que los estudios muestran que al dejar de fumar se produce un pequeña recuperación de masa ósea en la cadera.
- Abandonar el alcohol: se ha observado que las personas que abusan del alcohol tienen niveles bajos de densidad ósea, que suelen mejorar al abandonar su consumo.
- Moderar la cafeína: el efecto diurético de la cafeína potencia la excreción de calcio a través de la orina, de ahí que se aconseje no consumir más de cuatro tazas de café diarias.
Aumentar la ingesta de calcioPara ello habrá que aumentar el consumo de alimentos ricos en calcio, como lácteos y sus derivados principalmente. Otros alimentos interesantes a tener en consideración por su aporte en calcio son las almendras, garbanzos, moluscos bivalvos y verduras de hoja verde como las acelgas y espinacas. Es probable que el médico aconseje, además, el uso de suplementos de calcio, como el carbonato cálcico o el citrato de calcio. Si bien la ingesta recomendada de calcio en la edad adulta está entre los 800 y 1000 mg de calcio al día, se aconseja que la mujer postmenopáusica consuma entre 1000 y 1300 mg de calcio al diarios.
La absorción de calcio puede verse alterada en forma positiva por un pH intestinal bajo, la ingesta de grasas y lactosa o un aumento de calcitriol en sangre. El calcitriol es la forma activa en que la vitamina D se encuentra en el organismo, y se usa también en forma de fármaco para tratar los niveles bajos de calcio.
Sin embargo, hay factores que pueden reducir la absorción de calcio, como ciertos tipos degastritis, déficit de vitamina D, pH intestinal alto, consumo excesivo de fibra dietética, presencia de oxalatos y fitatos en la dieta y el exceso de fósforo, entre otros. Para ello, el consumo de entre 2 y 4 raciones diarias de lácteos y derivados (mejor desnatados) es básico.
Ingesta adecuada de vitamina DLa vitamina D es fundamental en la absorción del calcio alimentario. La ingesta recomendada de vitamina D para la población general se encuentra entre 400 y 800 UI diarias. Cuando se trata de personas mayores de 65 años, esta recomendación aumenta a las 800 UI. Las fuentes alimentarias de vitamina D son escasas: los lácteos enteros y pescado azules son las principales fuentes dietéticas para obternerla, junto con los huevos (yema) y alimentos suplementados como los cereales de desayuno, la margarina y bebidas de soja.
Sin embargo, esta vitamina es capaz de formarse en nuestra piel durante la exposición solar, por eso los paseos al sol en las personas mayores con osteoporosis son fundamentales para su salud ósea.
Las personas que ya han sido diagnosticadas de osteoporosis conviene que tengan en cuenta estas recomendaciones dietéticas que les ayudarán a mejorar su estado de salud general y evitar fracturas y caídas:
- Asegurarse de que la leche está enriquecida convitamina D y calcio. Puede enriquecerse algunas preparaciones culinarias con leche desnatada en polvo.
- En el caso de no tolerarse los lácteos, el médico puede prescribir suplementos de calcio.
- Tener un aporte correcto de proteínas. Pese a que el consumo recomendado de proteínas se encuentra en 0,8g proteína/Kg peso/día, la alimentación occidental es excesiva en proteínas. Sin embargo, muchos ancianos no consumen suficiente proteína por lo que hay que prestar especial atención a su alimentación.
- En caso de sobrepeso y obesidad, prescribir una pauta alimentaria controlada en calorías para reducir el peso y así evitar una carga excesiva en los huesos y articulaciones.
- Evitar el exceso de fibra y oxalatos (presentes en espinacas, acelgas, remolacha, ruibarbo, cacao o algunas setas) en la alimentación, ya que ésta reduce la absorción intestinal de calcio.
- Potenciar una alimentación variada y equilibrada, que asegure el aporte de todos los nutrientes esenciales.
- Limitar el consumo de sal en las comidas, así como alimentos que la contengan en exceso (embutidos, conservas, precocinados…).
- Ingesta moderada de flúor, por ejemplo a través de aguas fluoradas, con beneficios para la estructura ósea.
- En los meses de invierno o zonas con poco sol se aconseja un aporte extra de vitamina D.
- Favorecer la práctica de actividad física, ya no solo para mantener un peso saludable, sino para fortalecer tanto musculatura como incrementar la masa ósea.
MIGRAÑAS
¿QUÉ ES?
Ni todos los dolores de cabeza son migrañas, ni todas las migrañas cursan con dolores de cabeza. La cefalea o dolor de cabeza es una de las formas más comunes de dolor. Aunque su causa es desconocida, el dolor que la produce se debe a una dilatación de las arterias situadas en el cráneo.
Una migraña es un dolor de cabeza recidivante, pulsátil e intenso que habitualmente afecta a un lado de la cabeza, aunque puede afectar a ambos. El dolor empieza repentinamente y puede estar precedido o acompañado de síntomas visuales, neurológicos o gastrointestinales.
Aunque la migraña puede iniciarse a cualquier edad, generalmente empieza en personas entre 10 y 30 años de edad. A veces desaparece después de los 50 y es más frecuente en mujeres que en varones. Si se tiene en cuenta que más del 50 por ciento de las personas con migraña tienen familiares que también la padecen, es de suponer que la tendencia puede estar transmitida genéticamente. En general, el dolor de la migraña es más grave que las cefaleas tensionales.
CAUSAS
Las causas exactas de las migrañas se desconocen, aunque se han estudiado varias teorías. Actualmente se cree que la migraña es un trastorno constitucional con base genética. Las causas desencadenantes son difíciles de identificar y diferentes en cada personas, pero las más frecuentes son:
SÍNTOMAS DE MIGRAÑAS
No se dispone de ninguna prueba de laboratorio que sea útil para el diagnóstico de la migraña, aunque, debido a su patrón específico del dolor, suele resultar fácil identificarla. Alrededor del 20 por ciento de las personas manifiestan síntomas de depresión, irritabilidad, inquietud, náuseas o falta de apetito, que aparecen unos 10 a 30 minutos antes de iniciarse el dolor de cabeza (período denominado aura o pródromo).
Un porcentaje similar de personas pierde la visión en un área específica (denominado punto ciego o escotoma), o perciben luces dispersas o centelleantes; con menos frecuencia sufren una distorsión de las imágenes, como por ejemplo, cuando los objetos parecen más pequeños o más grandes de lo que en realidad son. Algunas personas experimentan sensaciones de hormigueo o, con menor frecuencia, debilidad en un brazo o pierna. Es habitual que estos síntomas desaparezcan poco antes de iniciarse la cefalea, pero a veces se mezclan con el dolor.
TIPOS DE MIGRAÑAS
Existen diversos tipos de migrañas: la migraña con aura está precedida de alteraciones de visuales, como manchas negras en el campo visual o visión de puntos o líneas luminosa. La migraña acompañada aparece con pérdida de fuerza en la mitad del cuerpo o con alteraciones en el sistema nervioso central. Otro tipo de migraña, sin cefalea, se caracteriza por vómitos, náuseas y abatimiento, sin que aparezca dolor de cabeza. El 90 por ciento de los pacientes que sufren los tipos de migraña más frecuentes, que son:
Aunque todas las migrañas están asociadas con el dolor, difieren en su severidad y su frecuencia. Por ello es necesario crear un tratamiento a medida que atienda las necesidades individuales de cada enfermo. La medicación intensa es empleada para tratar cefaleas determinadas y deben usarse rápidamente en la fase inicial. En ocasiones también son efectivas para la reducción de otros síntomas del ataque, como las náuseas, los vómitos o la sensibilidad al ruido o la luz. Las terapias preventivas son empleadas de forma diaria para prevenir los ataques o reducir su frecuencia y severidad.
Dentro de estas terapias se encuentran las farmacológicas y las no farmacológicas, como las terapias físicas y de comportamiento. Por último, los medicamentos de rescate se aplican cuando la medicación intensa falla. Generalmente pueden administrase en casa, aunque algunas terapias más agresivas que requieren inyecciones intramusculares o intravenosas se dan en el consultorio médico o en el servicio de urgencias. Este tratamiento puede causar somnolencia, lo que resulta adecuado para aliviar el dolor, aunque algunos pacientes se quejan porque les impide continuar con sus actividades cotidianas. Existen cuatro agentes diferentes para el tratamiento individual de las migrañas:
¿QUÉ ES?
Ni todos los dolores de cabeza son migrañas, ni todas las migrañas cursan con dolores de cabeza. La cefalea o dolor de cabeza es una de las formas más comunes de dolor. Aunque su causa es desconocida, el dolor que la produce se debe a una dilatación de las arterias situadas en el cráneo.
Una migraña es un dolor de cabeza recidivante, pulsátil e intenso que habitualmente afecta a un lado de la cabeza, aunque puede afectar a ambos. El dolor empieza repentinamente y puede estar precedido o acompañado de síntomas visuales, neurológicos o gastrointestinales.
Aunque la migraña puede iniciarse a cualquier edad, generalmente empieza en personas entre 10 y 30 años de edad. A veces desaparece después de los 50 y es más frecuente en mujeres que en varones. Si se tiene en cuenta que más del 50 por ciento de las personas con migraña tienen familiares que también la padecen, es de suponer que la tendencia puede estar transmitida genéticamente. En general, el dolor de la migraña es más grave que las cefaleas tensionales.
CAUSAS
Las causas exactas de las migrañas se desconocen, aunque se han estudiado varias teorías. Actualmente se cree que la migraña es un trastorno constitucional con base genética. Las causas desencadenantes son difíciles de identificar y diferentes en cada personas, pero las más frecuentes son:
- Herencia: Aunque la forma de herencia no está totalmente establecida, en algunas formas especiales de migraña ya se ha identificado el gen que la transmite situado en el cromosoma 9.
- Edad: En la infancia la migraña se presenta por igual en niños y niñas. A partir de la pubertad y debido a los cambios hormonales, se dispara la incidencia de migraña en las mujeres.
- Estrés y ansiedad: Es necesario aprender a relajarse, buscar alguna distracción en momentos estresantes.
- Hormonas: Lo más frecuente es padecer una o dos crisis al mes, fundamentalmente en la época de primavera y otoño, y éstas pueden llegar a durar de 4 a 72 horas. Además del intenso dolor de cabeza estas dolencias van acompañadas de otros síntomas como náuseas, fotofobia o vómitos. En menor medida pueden provocar irritabilidad, anorexia, vértigos y mareos. La migraña suele empeorar con la ovulación y la menstruación, así como con la toma de anticonceptivos orales. El embarazo, sin embargo, suele mejorar transitoriamente la migraña y muchas mujeres mejoran extraordinariamente cuando desaparece la menstruación (menopausia).
- Ingestión de alcohol y dieta: Algunos alimentos y bebidas pueden desencadenar ataques de migraña. Por ejemplo, el alcohol, especialmente el vino tinto o burdeos; las comidas con glutamato monosódico MSG; productos que contienen tiramina; o las carnes en conserva con nitratos.
- Falta o exceso de sueño: También puede ser un desencadenante de la migraña.
- Factores medioambientales: El tiempo o los cambios de temperatura, las luces deslumbrantes o las fluorescentes, las pantallas de
- ordenador, los fuertes olores y las elevadas altitudes.
SÍNTOMAS DE MIGRAÑAS
No se dispone de ninguna prueba de laboratorio que sea útil para el diagnóstico de la migraña, aunque, debido a su patrón específico del dolor, suele resultar fácil identificarla. Alrededor del 20 por ciento de las personas manifiestan síntomas de depresión, irritabilidad, inquietud, náuseas o falta de apetito, que aparecen unos 10 a 30 minutos antes de iniciarse el dolor de cabeza (período denominado aura o pródromo).
Un porcentaje similar de personas pierde la visión en un área específica (denominado punto ciego o escotoma), o perciben luces dispersas o centelleantes; con menos frecuencia sufren una distorsión de las imágenes, como por ejemplo, cuando los objetos parecen más pequeños o más grandes de lo que en realidad son. Algunas personas experimentan sensaciones de hormigueo o, con menor frecuencia, debilidad en un brazo o pierna. Es habitual que estos síntomas desaparezcan poco antes de iniciarse la cefalea, pero a veces se mezclan con el dolor.
TIPOS DE MIGRAÑAS
Existen diversos tipos de migrañas: la migraña con aura está precedida de alteraciones de visuales, como manchas negras en el campo visual o visión de puntos o líneas luminosa. La migraña acompañada aparece con pérdida de fuerza en la mitad del cuerpo o con alteraciones en el sistema nervioso central. Otro tipo de migraña, sin cefalea, se caracteriza por vómitos, náuseas y abatimiento, sin que aparezca dolor de cabeza. El 90 por ciento de los pacientes que sufren los tipos de migraña más frecuentes, que son:
- Cefalea de tensión: es un dolor leve o moderado. Puede estar provocado por el estrés, malas posturas, fatiga o depresión.
- Cefalea de racimo: Es más frecuente en mujeres. Se trata de un dolor en uno de los lados de la cabeza que se extiende hasta llegar al ojo. Puede durar unos 15 minutos y a menudo ocurre por la noche.
- Migrañas o jaquecas: Constituye un conjunto de síntomas entre los que se encuentran, además del dolor de cabeza, vómitos, náuseas, sensibilidad a la luz y al ruido. Las migrañas son trastornos que tienen base hereditaria. El dolor suele localizarse en una parte de la cabeza o en toda. Tiene un carácter pulsátil y se acompaña de un malestar generalizado. Este dolor empeora normalmente con la actividad física y mejora con el reposo. Afecta a 17 de cada 100 mujeres y a un 5 por ciento de los hombres.
Aunque todas las migrañas están asociadas con el dolor, difieren en su severidad y su frecuencia. Por ello es necesario crear un tratamiento a medida que atienda las necesidades individuales de cada enfermo. La medicación intensa es empleada para tratar cefaleas determinadas y deben usarse rápidamente en la fase inicial. En ocasiones también son efectivas para la reducción de otros síntomas del ataque, como las náuseas, los vómitos o la sensibilidad al ruido o la luz. Las terapias preventivas son empleadas de forma diaria para prevenir los ataques o reducir su frecuencia y severidad.
Dentro de estas terapias se encuentran las farmacológicas y las no farmacológicas, como las terapias físicas y de comportamiento. Por último, los medicamentos de rescate se aplican cuando la medicación intensa falla. Generalmente pueden administrase en casa, aunque algunas terapias más agresivas que requieren inyecciones intramusculares o intravenosas se dan en el consultorio médico o en el servicio de urgencias. Este tratamiento puede causar somnolencia, lo que resulta adecuado para aliviar el dolor, aunque algunos pacientes se quejan porque les impide continuar con sus actividades cotidianas. Existen cuatro agentes diferentes para el tratamiento individual de las migrañas:
- Analgésicos.
- Antieméticos.
- Ergotamina.
- Triptanes. Algunos tratamientos combinan varios agentes, pero su abuso puede agudizar el problema en lugar de aliviarlo. Existen además varias terapias no farmacológicas que están siendo utilizadas con éxito en el abordaje o prevención de las cefaleas:
- La terapia de retroalimentación eléctrica monitoriza las sensaciones del cuerpo, desde la temperatura hasta la tensión muscular. Conocida esta información, el paciente intenta mejorar el control sobre la tensión muscular y la temperatura con el fin de eliminar los síntomas asociados a las cefaleas y reducir la frecuencia y severidad de los ataques.
- Terapia cognitiva: consiste en aprender a controlar los pensamientos y reducir los de naturaleza negativa. Esto permite que el enfermo controle el estrés y las situaciones en la que es probable que se desencadene un ataque.

La figura del Cuidador en Personas Dependientes
La situación en la que estamos acostumbrados a vivir puede cambiar de la noche a la mañana cuando un familiar o ser querido cae enfermo de forma invalidante. Esa persona, que hasta hacía unos días era autónoma y se valía por sí misma, ha pasado a ser una persona dependiente que requiere los cuidados constantes de otra persona. Cuidar a una persona en situación de dependencia no es algo fácil. El rol que asume la persona cuidadora no profesional implica una serie de atenciones, tanto sanitarias como higiénicas, que necesitan de una información previa para realizarlas correctamente. A parte de aprender a sobrellevar esa nueva realidad y adoptar las medidas de seguridad, higiene, posturales, de alimentación, de atención, etc. que el enfermo requerirá, también es de vital importancia que el cuidador aprenda a saber cuidarse a sí mismo.
Josep María Bermejo, fisioterapéuta y especialista en formar a cuidadores , nos explica cómo saber actuar en cada caso y como llevar a cabo esos cuidados de la mejor manera posible.
Una sociedad cada vez más envejecida
La realidad de la sociedad actual es que, como ha aumentado la esperanza de vida, nos encontramos con una población cada vez más envejecida. Por consiguiente, el número de personas dependientes también crece. El aprender a cuidar a una persona que no es autónoma se ha convertido en una necesidad, ya que muchas son las familias que, o por propio deseo o por falta de recursos, deciden convivir en casa con la persona enferma.
Perfil del Cuidador Profesional
La persona que se dedica a cuidar a una que lo necesita suele encajar con el perfil siguiente: mujer de mediana edad cuya relación con el enfermo es o conyugal o familiar de primer grado ( padres e hijos). También existe el perfil de la persona que decide dedicarse a la tarea de cuidador como actividad laboral, pero que carece de la formación profesional requerida para ello. Las patologías por las que hay que hacerse cargo de alguien son bien diversas, desde enfermedades degenerativas a problemas mentales o invalidaciones por caídas.
La importancia de informarse
En muchos casos esta nueva relación de dependiente-cuidador se establece de forma repentina. El cuidaror deberá saber encauzar una situación complicada, ya no por las tareas y preocupaciones que conllevará, sino por la afectación emocional que vendrá asociada. Por ese motivo, lo primero que debe hacer una persona que adopte el rol de cuidador es informarse y pedir la ayuda necesaria. Deben estudiarse los recursos con los que se cuenta: personales, laborales, económicos, de tiempo... Es decir, realizar un estudio completo de la situación y solicitar las ayudas necesarias tanto a nivel institucional como a nivel familiar. Para informarse sobre la enfermedad o dependencia de la que hay que hacerse cargo lo mejor es dirigirse al médico o personal sanitario que lleve al enfermo. En cuanto a recursos y ayudas, la persona indicada es el asistente social, tanto de ambulatorio como de servicios sociales. Ambas figuras nos informarán de los recursos con los que contamos y gestionará esa dependencia.
Enfermedades Dependientes
Las enfermedades que convierten a una persona en dependiente pueden ser de diversa tipología. Esta situación puede venir dada por un deterioro físico, como una osteoporosis, por un accidente de tráfico, laboral o doméstico. Las enfermedades neurológicas como el parkinson o el ictus, las patologías coronarias o las afectaciones respiratorias también pueden llevar a la situación de precisar de la ayuda de otra persona. El trato y las necesidades que deberá cubrir el cuidador serán distintas en cada caso, siempre dependiendo del cuadro que presente la persona enferma.
La alimentación del dependiente
El cuidador debe tener en cuenta los diferentes aspectos que se refieren a la salud del paciente del que se ocupa incluso en la elaboración de los menús diarios. La dieta debe ser equilibrada, aunque en casos como la hipertensión se limitará el consumo de sal, lo mismo que en las diabetes se controlarán los azúcares. El médico será quien indique estos detalles. Si la persona se encuentra sana y la alimentación no influye en su estado de salud, la dieta deberá ser elaborada como si fuera para consumo propio del cuidador. Eso sí, no hay que olvidar tener en cuenta los gustos de la persona a la que se cuida.
Ejercer de soporte emocional
La inactividad que acompaña a las patologías de estos pacientes desarrolla sentimientos de ansiedad y tristeza, la persona se apaga lentamente. El cuidador debe ejercer una función de psicólogo, intentando animar a la vez que escuchar de forma comprensiva las quejas o lamentos del enfermo. Hay que procurar ser una válvula de escape para esa persona, intentar que la comunicación que se establezca entre ambos sea lo más cercana posible. También se debe fomentar el sentimiento de utilidad y de autonomía lo máximo que se pueda. Es necesario poner atención en las capacidades de esa persona, no en sus limitaciones.
La medicación
El control de la medicación diaria también recae bajo la responsabilidad del cuidador , y su seguimiento debe hacerse a rajatabla. A pesar de que los pacientes se nieguen a tomársela la función del cuidador es que se la tomen.
Consejos por si ocurre un accidente
Cabe la posibilidad de que al cuidador se le caiga el paciente al suelo, ya sea por un tropiezo o por una maniobra mal hecha. ¿Cómo actuar ante esta situación? Lo primero que hay que hacer es preguntar a la persona si se ha hecho daño ( si sigue consciente), y palpar los hombros y la caderas. Estas son las zonas que más facilmente se fracturan. Si no encontramos dificultad debemos probar a levantar a esa persona, y si pensamos que puede existir algún hueso roto, el procedimiento debe hacerse con el máximo cuidado. En ocasiones una única persona no puede levantar al enfermo, así que deberá solicitar la ayuda que necesite, ya sea a un vecino cercano o llamando al 112. Existen métodos que explican como llevar a cabo esta operación si no se cuenta con la presencia de nadie más. De todas maneras, siempre que se pueda, es mejor ayudarse de alguien más. .
El Síndrome del Cuidador
Cuando una persona se hace cargo de otra que está enferma y no logra adaptarse a esa situación, decimos que aparece el síndrome del cuidador. La situación desborda al cuidador , tal y como indica el libro “Guía de cuidadores ”, de Ediciones Santillana, una guía que dedica un extenso capítulo a la figura del autocuidado del cuidador . La vida de la persona que se hace cargo gira entorno al enfermo, quedando la suya muchas veces anulada. Estados de ansiedad y depresión son habituales en las personas que asumen dichas responsabilidades. Para saber afrontar mejor las nuevas situaciones que hemos expuesto es de gran utilidad contar con una guía como la que presenta Ediciones Santillana. En ella se hace un repaso detallado y meticuloso de cada uno de los aspectos que atañen al binomio depediente-cuidador. Desde saber escuchar las problemáticas y frustraciones de ese paciente a saber paso por paso como llevar a cabo actividades necesarias como una ducha o lavar el cabello. Además unos ejemplos gráficos ayudan a la comprensión de esas indicaciones. El manual “Guía de cuidadores” no solo enseña a cuidar a los demás, sino que incide en la importancia de cuidarse a uno mismo para poder seguir cuidando.
La situación en la que estamos acostumbrados a vivir puede cambiar de la noche a la mañana cuando un familiar o ser querido cae enfermo de forma invalidante. Esa persona, que hasta hacía unos días era autónoma y se valía por sí misma, ha pasado a ser una persona dependiente que requiere los cuidados constantes de otra persona. Cuidar a una persona en situación de dependencia no es algo fácil. El rol que asume la persona cuidadora no profesional implica una serie de atenciones, tanto sanitarias como higiénicas, que necesitan de una información previa para realizarlas correctamente. A parte de aprender a sobrellevar esa nueva realidad y adoptar las medidas de seguridad, higiene, posturales, de alimentación, de atención, etc. que el enfermo requerirá, también es de vital importancia que el cuidador aprenda a saber cuidarse a sí mismo.
Josep María Bermejo, fisioterapéuta y especialista en formar a cuidadores , nos explica cómo saber actuar en cada caso y como llevar a cabo esos cuidados de la mejor manera posible.
Una sociedad cada vez más envejecida
La realidad de la sociedad actual es que, como ha aumentado la esperanza de vida, nos encontramos con una población cada vez más envejecida. Por consiguiente, el número de personas dependientes también crece. El aprender a cuidar a una persona que no es autónoma se ha convertido en una necesidad, ya que muchas son las familias que, o por propio deseo o por falta de recursos, deciden convivir en casa con la persona enferma.
Perfil del Cuidador Profesional
La persona que se dedica a cuidar a una que lo necesita suele encajar con el perfil siguiente: mujer de mediana edad cuya relación con el enfermo es o conyugal o familiar de primer grado ( padres e hijos). También existe el perfil de la persona que decide dedicarse a la tarea de cuidador como actividad laboral, pero que carece de la formación profesional requerida para ello. Las patologías por las que hay que hacerse cargo de alguien son bien diversas, desde enfermedades degenerativas a problemas mentales o invalidaciones por caídas.
La importancia de informarse
En muchos casos esta nueva relación de dependiente-cuidador se establece de forma repentina. El cuidaror deberá saber encauzar una situación complicada, ya no por las tareas y preocupaciones que conllevará, sino por la afectación emocional que vendrá asociada. Por ese motivo, lo primero que debe hacer una persona que adopte el rol de cuidador es informarse y pedir la ayuda necesaria. Deben estudiarse los recursos con los que se cuenta: personales, laborales, económicos, de tiempo... Es decir, realizar un estudio completo de la situación y solicitar las ayudas necesarias tanto a nivel institucional como a nivel familiar. Para informarse sobre la enfermedad o dependencia de la que hay que hacerse cargo lo mejor es dirigirse al médico o personal sanitario que lleve al enfermo. En cuanto a recursos y ayudas, la persona indicada es el asistente social, tanto de ambulatorio como de servicios sociales. Ambas figuras nos informarán de los recursos con los que contamos y gestionará esa dependencia.
Enfermedades Dependientes
Las enfermedades que convierten a una persona en dependiente pueden ser de diversa tipología. Esta situación puede venir dada por un deterioro físico, como una osteoporosis, por un accidente de tráfico, laboral o doméstico. Las enfermedades neurológicas como el parkinson o el ictus, las patologías coronarias o las afectaciones respiratorias también pueden llevar a la situación de precisar de la ayuda de otra persona. El trato y las necesidades que deberá cubrir el cuidador serán distintas en cada caso, siempre dependiendo del cuadro que presente la persona enferma.
La alimentación del dependiente
El cuidador debe tener en cuenta los diferentes aspectos que se refieren a la salud del paciente del que se ocupa incluso en la elaboración de los menús diarios. La dieta debe ser equilibrada, aunque en casos como la hipertensión se limitará el consumo de sal, lo mismo que en las diabetes se controlarán los azúcares. El médico será quien indique estos detalles. Si la persona se encuentra sana y la alimentación no influye en su estado de salud, la dieta deberá ser elaborada como si fuera para consumo propio del cuidador. Eso sí, no hay que olvidar tener en cuenta los gustos de la persona a la que se cuida.
Ejercer de soporte emocional
La inactividad que acompaña a las patologías de estos pacientes desarrolla sentimientos de ansiedad y tristeza, la persona se apaga lentamente. El cuidador debe ejercer una función de psicólogo, intentando animar a la vez que escuchar de forma comprensiva las quejas o lamentos del enfermo. Hay que procurar ser una válvula de escape para esa persona, intentar que la comunicación que se establezca entre ambos sea lo más cercana posible. También se debe fomentar el sentimiento de utilidad y de autonomía lo máximo que se pueda. Es necesario poner atención en las capacidades de esa persona, no en sus limitaciones.
La medicación
El control de la medicación diaria también recae bajo la responsabilidad del cuidador , y su seguimiento debe hacerse a rajatabla. A pesar de que los pacientes se nieguen a tomársela la función del cuidador es que se la tomen.
Consejos por si ocurre un accidente
Cabe la posibilidad de que al cuidador se le caiga el paciente al suelo, ya sea por un tropiezo o por una maniobra mal hecha. ¿Cómo actuar ante esta situación? Lo primero que hay que hacer es preguntar a la persona si se ha hecho daño ( si sigue consciente), y palpar los hombros y la caderas. Estas son las zonas que más facilmente se fracturan. Si no encontramos dificultad debemos probar a levantar a esa persona, y si pensamos que puede existir algún hueso roto, el procedimiento debe hacerse con el máximo cuidado. En ocasiones una única persona no puede levantar al enfermo, así que deberá solicitar la ayuda que necesite, ya sea a un vecino cercano o llamando al 112. Existen métodos que explican como llevar a cabo esta operación si no se cuenta con la presencia de nadie más. De todas maneras, siempre que se pueda, es mejor ayudarse de alguien más. .
El Síndrome del Cuidador
Cuando una persona se hace cargo de otra que está enferma y no logra adaptarse a esa situación, decimos que aparece el síndrome del cuidador. La situación desborda al cuidador , tal y como indica el libro “Guía de cuidadores ”, de Ediciones Santillana, una guía que dedica un extenso capítulo a la figura del autocuidado del cuidador . La vida de la persona que se hace cargo gira entorno al enfermo, quedando la suya muchas veces anulada. Estados de ansiedad y depresión son habituales en las personas que asumen dichas responsabilidades. Para saber afrontar mejor las nuevas situaciones que hemos expuesto es de gran utilidad contar con una guía como la que presenta Ediciones Santillana. En ella se hace un repaso detallado y meticuloso de cada uno de los aspectos que atañen al binomio depediente-cuidador. Desde saber escuchar las problemáticas y frustraciones de ese paciente a saber paso por paso como llevar a cabo actividades necesarias como una ducha o lavar el cabello. Además unos ejemplos gráficos ayudan a la comprensión de esas indicaciones. El manual “Guía de cuidadores” no solo enseña a cuidar a los demás, sino que incide en la importancia de cuidarse a uno mismo para poder seguir cuidando.

5 Consejos para Cuidar a los Adultos Mayores
Te damos consejos, para protegerlos y cuidarlos, ya que ellos, lo han hecho muchos años por nosotros. Así que toma nota y trátalos como se merecen:
1.- Instala barras bien afianzadas para que se sostengan en las duchas y tinas, de ser necesario un lugar para sentarse.
2.- Coloca tapetes antideslizantes en las regaderas, tinas y lugares de salida.
3.- Utiliza de preferencia jabón líquido con despachador e instalarlo a la altura adecuada, para evitar que el adulto mayor se incline y caiga por vértigo en la ducha.
4.- Pon cojines adicionales en el asiento de sofás o sillas, que les permita sentarse y pararse con menor esfuerzo.
5.- Para adultos de edad más avanzada, es preferible que los muebles tengan brazos.
Si a esto le añades, una dosis de cariño y atención, para que ellos vivan en un ambiente seguro y feliz, su calidad de vida mejorará, debido a que es en la edad adulta cuando las personas requieren más reforzadores emocionales para sentirse bien
Te damos consejos, para protegerlos y cuidarlos, ya que ellos, lo han hecho muchos años por nosotros. Así que toma nota y trátalos como se merecen:
1.- Instala barras bien afianzadas para que se sostengan en las duchas y tinas, de ser necesario un lugar para sentarse.
2.- Coloca tapetes antideslizantes en las regaderas, tinas y lugares de salida.
3.- Utiliza de preferencia jabón líquido con despachador e instalarlo a la altura adecuada, para evitar que el adulto mayor se incline y caiga por vértigo en la ducha.
4.- Pon cojines adicionales en el asiento de sofás o sillas, que les permita sentarse y pararse con menor esfuerzo.
5.- Para adultos de edad más avanzada, es preferible que los muebles tengan brazos.
Si a esto le añades, una dosis de cariño y atención, para que ellos vivan en un ambiente seguro y feliz, su calidad de vida mejorará, debido a que es en la edad adulta cuando las personas requieren más reforzadores emocionales para sentirse bien
21 de Marzo Día Mundial del Síndrome de DOWN
Día 21 de Marzo,Día mundial de las personas con síndrome de Down,un momento especial para pararnos a reconocer los logros que han alcanzado estas personas y continuar reivindicando sus derechos tal como se recogen en la Convención Internacional de los Derechos de las personas con Discapacidad.
